公開日 2024.5.7
開発経緯
うつ病の薬物治療は従来、三環系抗うつ薬が主流に行われていました。
1960年代になり、うつ病はセロトニン、ノルアドレナリンなどのモノアミンの不足により起こるという、モノアミン仮説が提唱されるようになりました。
この仮説に基づきイーライリリー社はセロトニンのみに作用する新しい抗うつ薬のSSRI(Selective Serotonin Reuptake Inhibitor:選択的セロトニン再取り込み阻害剤)であるフルオキセチン(医薬品名:プロザック)(日本未承認薬)を開発し、1986年にベルギーで、1987年に米国で承認を得ました1)。
セロトニンのみをターゲットにしたため、眠気の原因となるヒスタミンH1受容体阻害、口渇、便秘等の原因となるムスカリン受容体阻害、血圧低下、ふらつきの原因となるアドレナリンα1受容体阻害作用を有さず、三環系抗うつ薬で問題となる副作用を軽減することに成功しました。
その後、パロキセチン(医薬品名:パキシル)なども開発、承認され、うつ病の薬物治療は徐々にSSRIが主流となるようになっていきました。
作用機序
SSRIは、シナプス前ニューロンでセロトニン再取り込みトランスポーターを阻害することで、シナプス間隙のセロトニン量を増加させ、セロトニン神経伝達を促進させます(図1)。
図1 SSRIの作用機序

うつ病により低下していたセロトニン神経伝達が促進されることにより、気分のしずみや不安が改善するとされています。
また、慢性のストレスで減少する、シナプス形成とシナプス可塑性に関わるBDNF(brain derived neurotrophic factor:脳由来神経栄養因子)を増加させることも、抗うつ作用に寄与するとされています2)。
各SSRIの特徴と比較
日本では以下のSSRIが承認され使用されています。
- フルボキサミン(先発医薬品名:ルボックス・デプロメール)
- パロキセチン(先発医薬品名:パキシル)・パキシルCR
- セルトラリン(先発医薬品名:ジェイゾロフト)
- エスシタロプラム(先発医薬品名:レクサプロ)
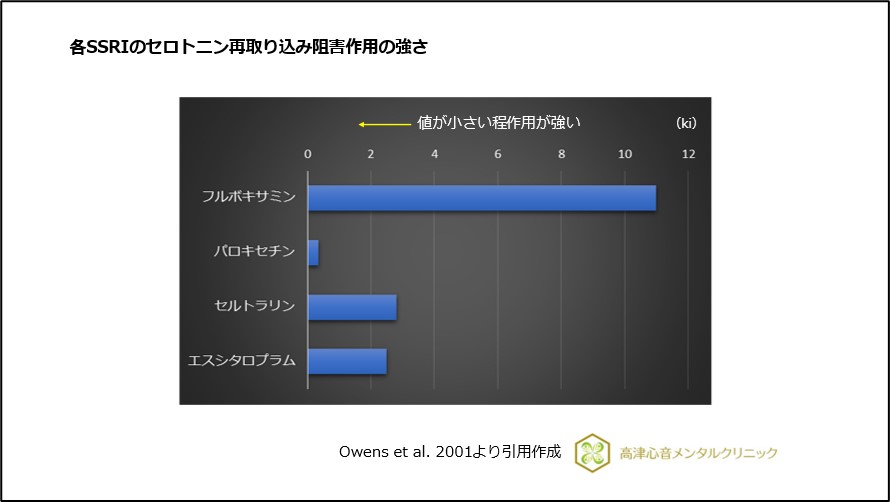
各SSRIのセロトニン再取り込み阻害作用の強さはパロキセチンが強く、フルボキサミンがマイルドであることがわかっています3)、(図2)。
図2 各SSRIのセロトニン再取り込み阻害作用の強さ
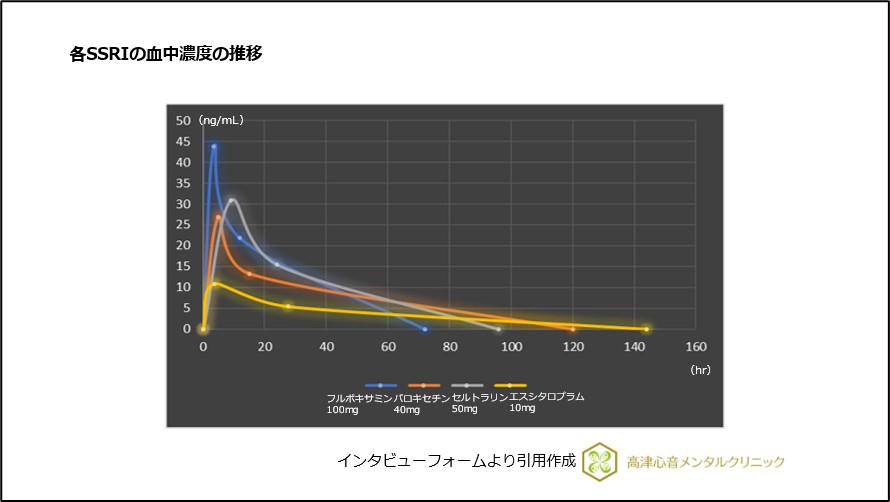
薬剤の血中濃度半減期はエスシタロプラムが長く、パロキセチンが短いことがわかっています(図3)。
図3 各SSRIの血中濃度の推移
パロキセチンは作用が強く、半減期が短いため、抗うつ薬中断症候群のリスクが高いことが報告されています4)、(図4)。
図4 各SSRIの中断症候群の発症リスク

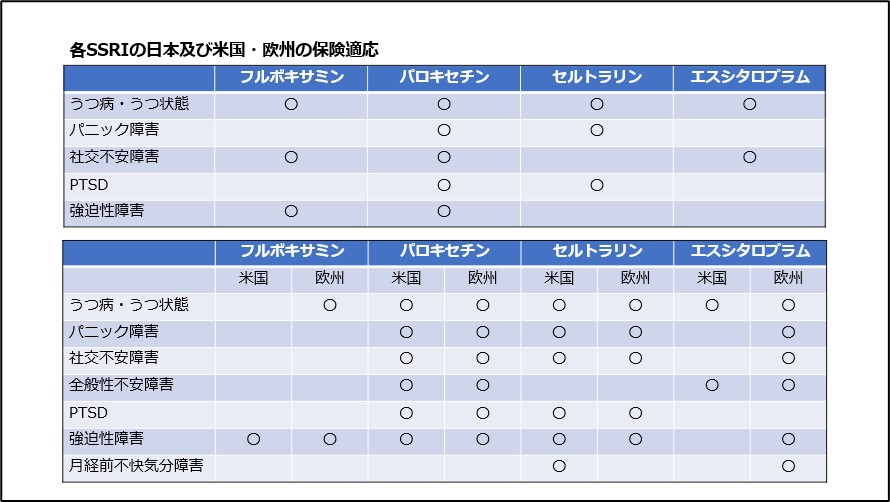
各SSRIの日本及び米国・欧州の保険適応は以下(図5)となっています。
図5 各SSRIの日本及び米国・欧州の保険適応
各SSRIの化学構造式は以下となっています(図6)。
図6 各SSRIの化学構造式
エスシタロプラム
エスシタロプラム以外のSSRIは徐々に開始用量から用量を増量する必要がありますが、エスシタロプラムは開始用量の1錠(10mg)で効果用量に達します。
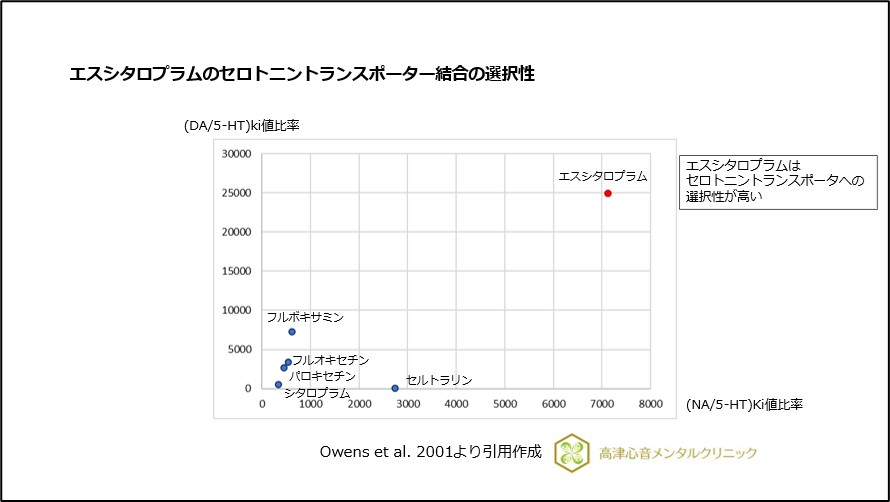
エスシタロプラムはセロトニントランスポーター結合の選択性が高いことがわかっています(図7)。
図7 エスシタロプラムのセロトニントランスポーター結合の選択性
また、アロステリック作用(本来の結合部位とは別の部位に結合し、働きを変化させる作用)を有することにより、SSRIの作用を強めることが報告されています5)。
これらの効果から、現在うつ病、不安症、強迫症等に対する有効性と忍容性の高さが報告されています。
2018年、Ciprianiらによって、成人の急性期うつ病に対する抗うつ薬の有効性と忍容性の比較の解析結果が報告されました6)。
この解析ではSSRIではエスシタロプラムの有効性と忍容性が優れている結果でした。(図8)
図8 成人の急性期うつ病治療のための抗うつ薬の有効性と忍容性の比較

2022年1月Chawlaらによって、パニック障害に対する薬物治療の効果を比較した解析結果が報告されました7)。
この解析では、薬剤クラス間での比較とSSRI間での比較が行われています。
薬剤クラスではSSRIの有効性と忍容性が優れていました。
SSRI間での比較では、有効性と忍容性を考慮すると、エスシタロプラム(レクサプロ)とセルトラリン(ジェイゾロフト)が優れている結果でした(図9)。
図9 パニック障害に対するSSRIの有効性の比較

2022年1月Taoらによって、児童・青年の強迫症に対する薬物治療・心理療法及び薬物治療と心理療法の併用による治療効果を比較した解析結果が報告されました8)。
その中で薬物治療においては、エスシタロプラム(レクサプロ)が他のSSRI及びクロミプラミン(アナフラニール)より治療効果が優れている結果が示されました(図10)。
図10 児童・青年の強迫症に対するSSRI及びクロミプラミン間での有効性の比較

PMDDへの有効性も示されており、使用されています9)。
セルトラリン
セルトラリンは徐々に増量する必要がありますが、少量から用量を調節できるメリットがあります。
セルトラリンの特徴として、脳内の細胞外セロトニン濃度を高めるだけでなく、喜びや興味に関わる側坐核という部位のドパミン濃度を高めることが報告されています10)、(図11)。
図11 セルトラリンによる側坐核における細胞外セロトニン・ドパミン量の変化(ラット)
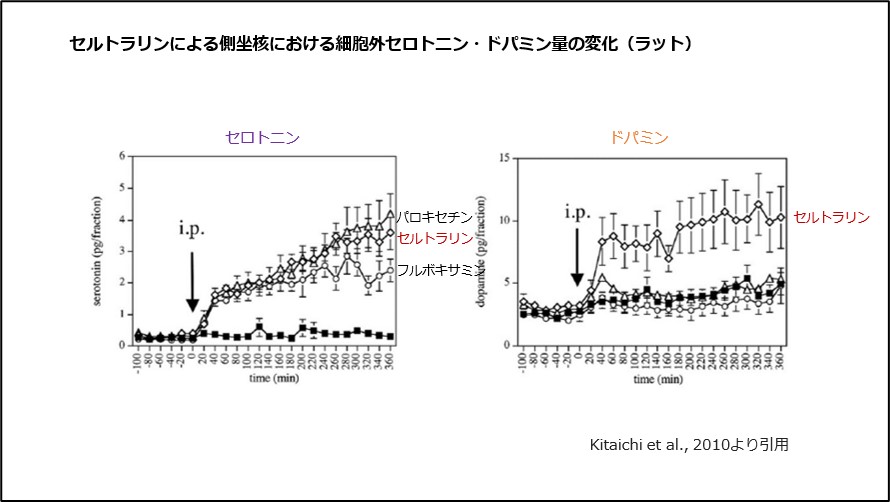
うつ病では側坐核におけるドパミン機能が低下しており、セルトラリンの側坐核でのドパミン濃度を高める作用は、うつ症状の改善に関わることが示唆されています11)。
また、日本人女性に有効性と忍容性が良好とする報告もあります12)、(図12)。
図12 日本人女性うつ病患者に対するセルトラリンの効果
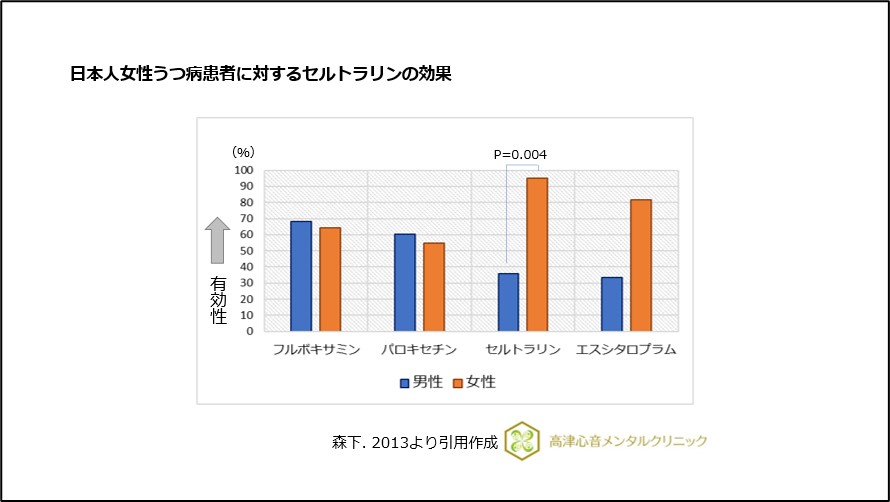
セルトラリンはパニック障害に対し、エスシタロプラムとともに有効性と忍容性が良好であるとされています7)。
2024年2月Ainsworthらによって、50歳以上のうつ病患者を対象とした抗うつ薬の認知機能への影響を解析した結果が報告されました。
解析の結果、セルトラリンが記憶と学習の領域で改善効果がみられる結果でした13)。
パロキセチン
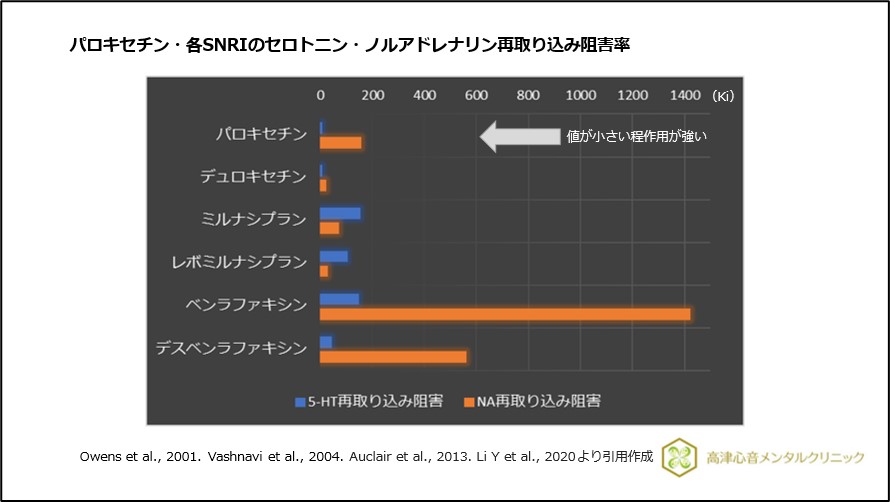
パロキセチンはノルアドレナリン再取り込み阻害作用を有し、SNRI(セロトニン・ノルアドレナリン再取り込み阻害剤)にやや近い効果があります(図13)。
図13 パロキセチン・各SNRIのセロトニン・ノルアドレナリン再取り込み阻害率
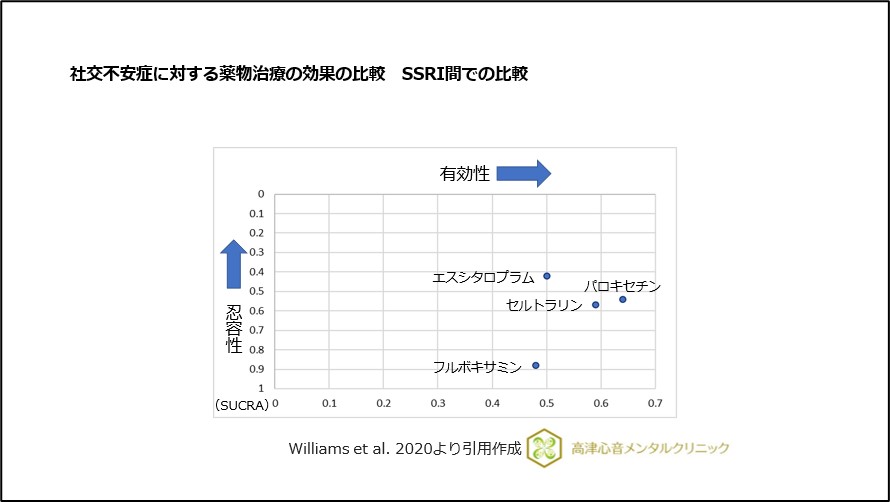
2020年にWilliams, T.らにより、社交不安障害に対する各薬剤の有効性と忍容性を比較した解析結果が報告されました14)。
症状の改善度ではパロキセチンが優れている結果でした。
SSRI間の比較においても、有効性と忍容性を考慮すると、パロキセチンが優れていました(図14)。
図14 社交不安症に対する薬物治療の効果の比較 SSRI間での比較
2023年Zhangらが解析した、PTSDへの薬剤への有効性の比較では、パロキセチンの有効性が示されています15)、(図15)。
図15 PTSDに対する薬剤の有効性の比較

フルボキサミン
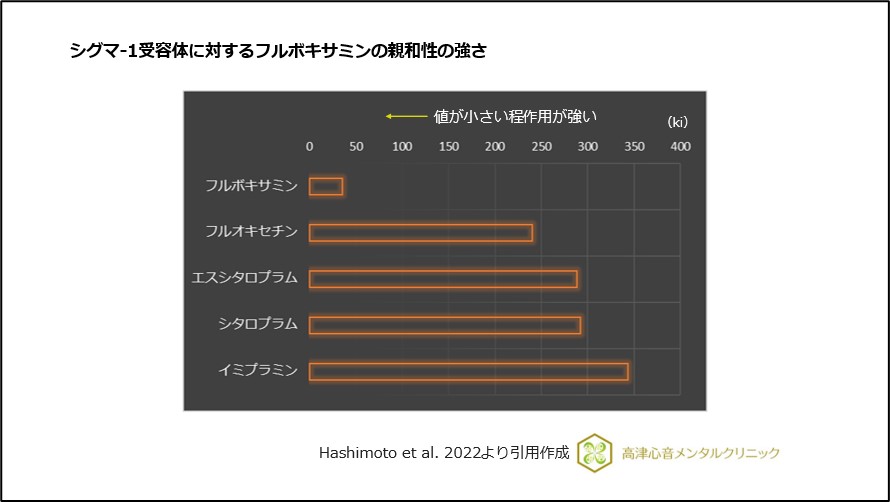
フルボキサミンは、認知機能の保護作用、記憶維持に関わるとされるシグマ-1受容体作動作用が強いことがわかっています16)、17)、(図16)。
図16 シグマ-1受容体に対するフルボキサミンの親和性の強さ
フルボキサミンのシグマ-1受容体作動作用はうつ病に伴う精神病症状への効果にも有効であることが示されています18)。
また、中枢神経におけるシグマ-1受容体作動作用は認知機能のみならず、炎症の抑制を介し、新型コロナウイルス(covid-19)感染症に伴う入院リスクを低下させることが報告されています19)。
副作用
代表的なSSRIの副作用として、嘔気と眠気があり、エスシタロプラムは頭痛が、パロキセチンは性機能障害の副作用のリスクが高いことが報告されています20)。
特に注意を要する副作用として、内服開始後のアクチベーションシンドロームがあります。
アクチベーションシンドロームは、抗うつ薬の内服開始後に、不安・焦燥・イライラなどが生じる状態です。
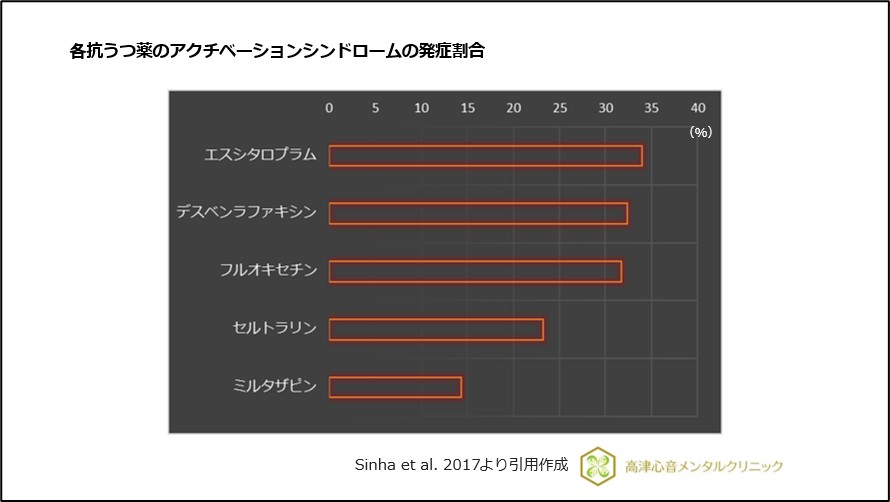
SSRIではエスシタロプラムで発症割合が高いことが報告されています21)、(図17)。
図17 各抗うつ薬のアクチベーションシンドロームの発症割合
頻度はまれであるものの、注意を要する副作用としてセロトニン症候群があります。
セロトニンに作用する薬剤を内服中に、精神症状、神経・筋症状、自律神経症状が生じる副作用をセロトニン症候群と呼びます。
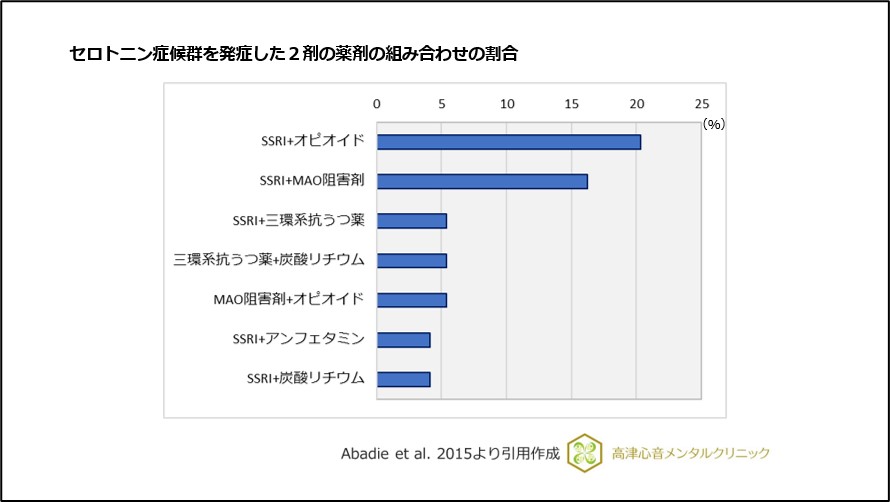
セロトニン症候群はSSRIで発症リスクが高く、特に他のセロトニン作動薬との併用でよりリスクが高くなることが報告されています22)、(図18,19)。
図18 セロトニン症候群を発症した薬剤クラスの割合
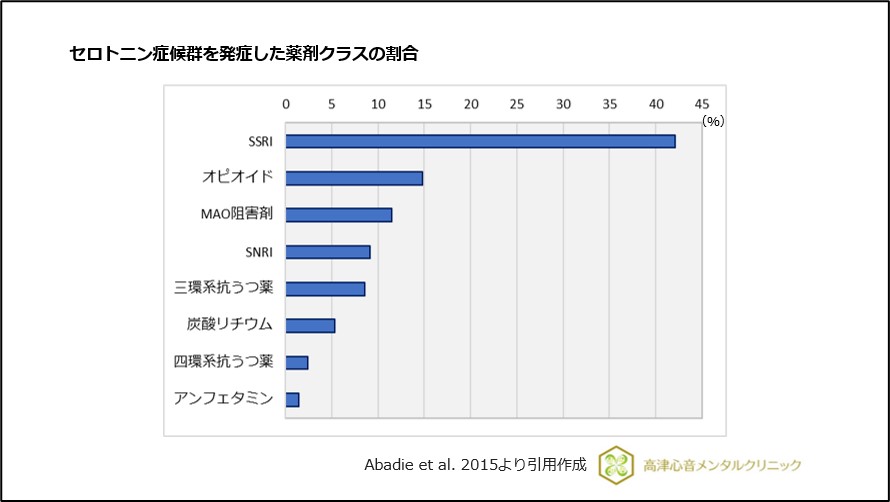
図19 セロトニン症候群を発症した2剤の薬剤の組み合わせの比較
SSRIはロキソニンやイブプロフェン等の非ステロイド性抗炎症薬(NSAIDs)と併用すると、消化管の出血リスクが高まることが報告されています23)。
同じくワルファリン等の抗凝固薬との併用で出血リスクが増加することが報告されています24)。
妊娠中の母親のSSRIの使用により、先天性奇形、先天性心疾患、早産、新生児不適応症候群、新生児肺高血圧症のリスクが高まることが報告されています25)。
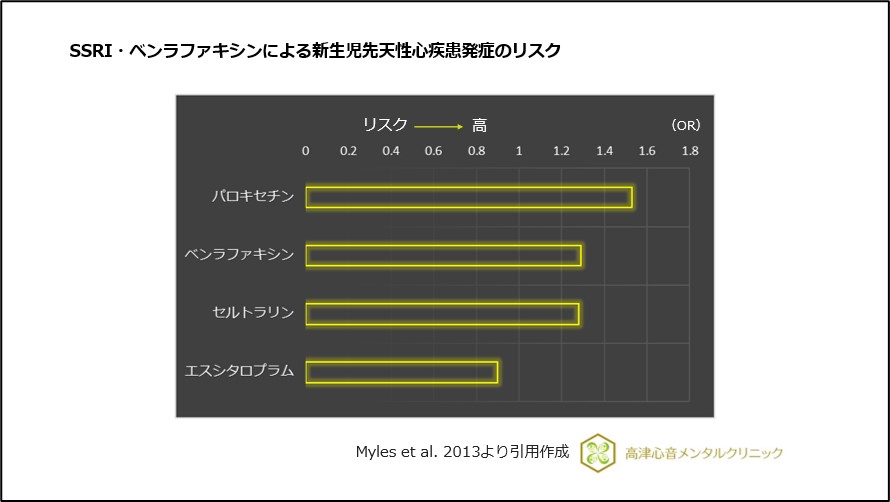
中でも、先天性奇形、先生性心疾患のリスクはパロキセチンでリスクが高く、可能な限りパロキセチンの使用を控えることが望ましいとされています25)、26)、(図20)。
図20 SSRI・ベンラファキシンによる新生児先天性心疾患発症のリスク
おひとりで悩んでいませんか?
まずはかかりつけ内科等で相談するもの1つの方法です。
参考
- 1) Perez-Caballero L, et al.: Fluoxetine: a case history of its discovery and preclinical development. Expert Opin Drug Discov, 9: 567-78, 2014.
- 2) Smit AJT, et al.: Serum brain-derived neurotrophic factor, Val66Met polymorphism and open-label SSRI treatment response in Major Depressive Disorder. Psychoneuroendocrinology, 165: 107045, 2024.
- 3) Owens MJ, et al.: Second-generation SSRIs: Human monoamine transporter binding profile of escitalopram and R-fluoxetine. Biol Psychiatry, 50: 345-50, 2001.
- 4) Gastaldon C, et al.: Withdrawal Syndrome Following Discontinuation of 28 Antidepressants: Pharmacovigilance Analysis of 31,688 Reports from the WHO Spontaneous Reporting Database. Drug Saf, 45: 1539-1549, 2022.
- 5) Sanchez C, et al. A comparative review of escitalopram, paroxetine, and sertraline: Are they all alike? Int Clin Psychopharmacol, 29: 185-96, 2014.
- 6) Cipriani A, et al.: Comparative efficacy and acceptability of 21 antidepressant drugs for the acute treatment of adults with major depressive disorder: a systematic review and network meta-analysis. Lancet, 391: 1357-1366, 2018.
- 7) Chawla N, et al.: Drug treatment for panic disorder with or without agoraphobia: systematic review and network meta-analysis of randomised controlled trials. BMJ, 376: e066084, 2022.
- 8) Tao Y, et al.: Comparing the efficacy of pharmacological and psychological treatment, alone and in combination, in children and adolescents with obsessive-compulsive disorder: A network meta-analysis. J Psychiatr Res, 148: 95-102, 2022.
- 9) Carlini SV, Deligiannidis KM.: Evidence-Based Treatment of Premenstrual Dysphoric Disorder: A Concise Review. J Clin Psychiatry, 81: 19ac13071, 2020.
- 10) Kitaichi Y, et al.: Sertraline increases extracellular levels not only of serotonin, but also of dopamine in the nucleus accumbens and striatum of rats. Eur J Pharmacol, 647: 90-6, 2010.
- 11) Umene-Nakano W, et al.: Predictive factors for responding to sertraline treatment: views from plasma catecholamine metabolites and serotonin transporter polymorphism. Psychopharmacol, 24: 1764-71, 2010.
- 12) 森下 茂. : 女性うつ病へのSSRI選択. DEPRESSION JOURNAL, 1: 61-63, 2013.
- 13) Ainsworth NJ, et al.: Cognitive Outcomes After Antidepressant Pharmacotherapy for Late-Life Depression: A Systematic Review and Meta-Analysis. Am J Psychiatry, 181: 234-245, 2024.
- 14) Williams T, et al.: Pharmacological treatments for social anxiety disorder in adults: a systematic review and network meta-analysis. Acta Neuropsychiatr, 32: 169-176, 2020.
- 15) Zhang ZX, et al.: Clinical outcomes of recommended active pharmacotherapy agents from NICE guideline for post-traumatic stress disorder: Network meta-analysis. Prog Neuropsychopharmacol Biol Psychiatry, 125: 110754, 2023.
- 16) Sałaciak K, Pytka K.: Revisiting the sigma-1 receptor as a biological target to treat affective and cognitive disorders. Neurosci Biobehav Rev, 132: 1114-1136, 2022.
- 17) Hashimoto Y, et al.: Mechanisms of action of fluvoxamine for COVID-19: a historical review. Mol Psychiatry, 27: 1898-1907, 2022.
- 18) Rousseaux CG, Greene SF.: Sigma receptors [σRs]: biology in normal and diseased states. J Recept Signal Transduct Res, 36: 327-388, 2016.
- 19) Deng J, et al.: Evaluating fluvoxamine for the outpatient treatment of COVID-19: A systematic review and meta-analysis. Rev Med Virol, 34: e2501, 2024.
- 20) Kishi T, et al.: Safety profile of antidepressant for Japanese adults with major depressive disorder: A systematic review and network meta-analysis. Psychiatry Clin Neurosci, 78: 142-144, 2024.
- 21) Sinha P, et al.: Antidepressant-related jitteriness syndrome in anxiety and depressive disorders: Incidence and risk factors. Asian J Psychiatr, 29: 148-153, 2017.
- 22) Abadie D, et al.: Serotonin Syndrome: Analysis of Cases Registered in the French Pharmacovigilance Database. J Clin Psychopharmacol, 35: 382-8, 2015.
- 23) Haghbin H, et al.: Risk of Gastrointestinal Bleeding with Concurrent Use of NSAID and SSRI: A Systematic Review and Network Meta-Analysis. Dig Dis Sci, 68: 1975-1982, 2023.
- 24) Rahman AA, et al.: Concomitant Use of Selective Serotonin Reuptake Inhibitors With Oral Anticoagulants and Risk of Major Bleeding. JAMA Netw Open, 7: e243208, 2024.
- 25) Desaunay P, et al.: Benefits and Risks of Antidepressant Drugs During Pregnancy: A Systematic Review of Meta-analyses. Paediatr Drugs, 25: 247-265, 2023.
- 26) Myles N, et al.: Systematic meta-analysis of individual selective serotonin reuptake inhibitor medications and congenital malformations. Aust N Z J Psychiatry, 47: 1002-12, 2013.
うつ病の関連コラム
- 在宅勤務によるうつ
- うつ病の薬物治療 最新(2018年)の抗うつ薬の比較
- うつ病 症状について
- 双極性障害うつ状態の薬物治療
- うつ病 発症メカニズム
- SNRIについて 作用・特徴・比較
- ベンラファキシン(イフェクサーSR)について
- ミルタザピン(リフレックス・レメロン)について
- 治療抵抗性うつ病(TRD)に対する増強療法について
- 治療抵抗性うつ病に対する併用療法について
- 小児・青年のうつ病に対する抗うつ薬の選択
- 女性のうつ、不調と「フェリチン」
- 「亜鉛」とうつと健康
- 三環系抗うつ薬トリプタノールとアナフラニールについて
- 抗うつ薬による躁転について
- 新型コロナウイルス感染・ワクチン接種と抗うつ薬の内服について
- ボルチオキセチン(トリンテリックス)について
- 抗うつ薬と体重増加について
- パロキセチン(パキシル)、パロキセチン徐放錠(パキシルCR)について
- 高齢者のうつ病に対する抗うつ薬の選択
- 脳卒中後うつ病に対する抗うつ薬の有効性の比較
- 三環系抗うつ薬について 作用・特徴・比較
- 四環系抗うつ薬について 作用・特徴・比較
- うつ、ストレスとめまいの関係について
- 精神病性うつ病に対する薬剤の有効性の比較 最新の報告
- 運動のうつ病に対する治療効果とメカニズムについて
- 双極性障害急性躁病相における薬物治療の有効性と忍容性の比較 最新の報告
- 【うつ病の栄養療法】最新の報告

- 頭が働かない
- 寝つきが悪い
- やる気が起きない
- 不安で落ち着かない
- 朝寝坊が多い
- 人の視線が気になる
- 職場に行くと体調が悪くなる
- 電車やバスに乗ると息苦しくなる

- うつ病
- 強迫性障害
- 頭痛
- 睡眠障害
- 社会不安障害
- PMDD(月経前不快気分障害)
- パニック障害
- 適応障害
- 過敏性腸症候群
- 心身症
- 心的外傷後ストレス障害
- 身体表現性障害
- 発達障害
- ADHD(注意欠如・多動症)
- 気象病・天気痛
- テクノストレス
- バーンアウト症候群
- ペットロス(症候群)
- 更年期障害
- 自律神経失調症