初診はお電話でのご予約のみ
044-455-7500初診はお電話でのご予約のみ
044-455-7500ミルタザピン(リフレックス・レメロン)はノルアドレナリン作動性・特異的セロトニン作動性抗うつ剤(Noradrenergic and Specific Serotonergic Antidepressant:NaSSA)というカテゴリーに分類される抗うつ薬で、脳内でノルアドレナリンとセロトニンの遊離を促進するとともに、セロトニン5-HT1A受容体を刺激することで抗うつ作用を発揮します(図1)。
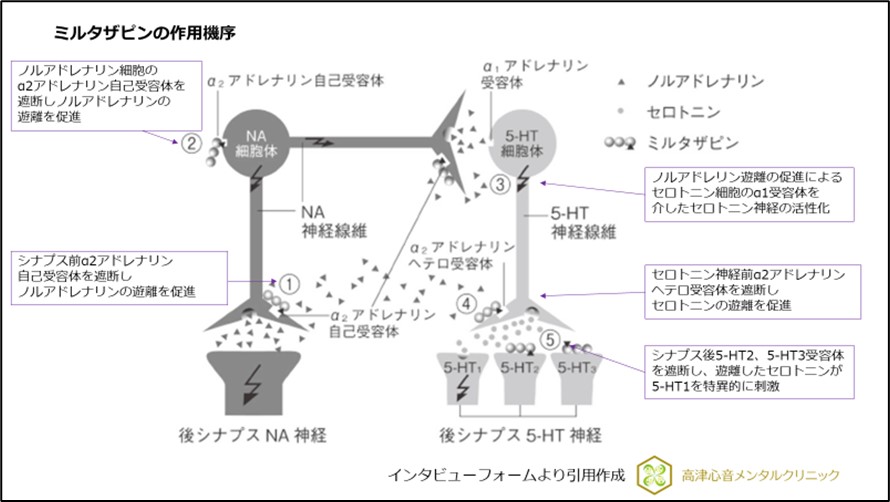
オランダのオルガノン社(現MSD社)がピペラジノアゼピン系誘導体から開発に成功した化合物です。
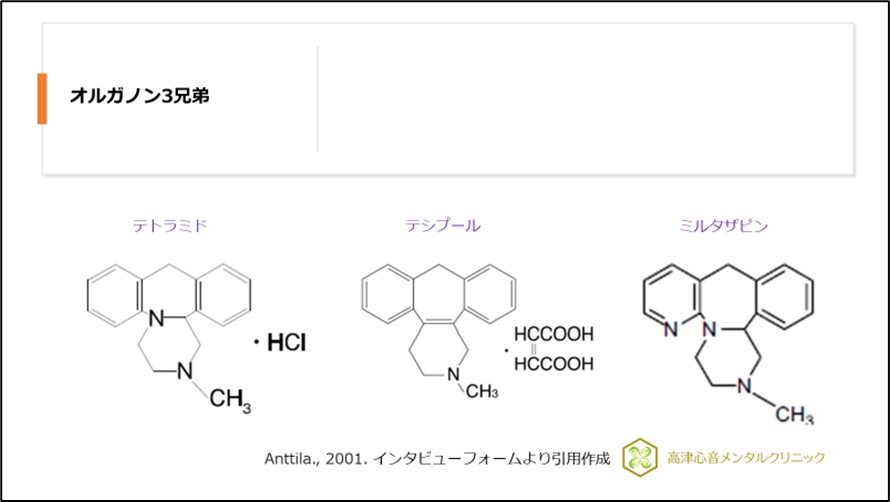
オルガノン社はすでにピペラジノアゼピン系誘導体化合物として、ミアンセリン(テトラミド)、セチプリン(テシプール)合成、開発(テシプールの開発は日本の持田製薬)していていました。
これらはそれまで主流であった三環系抗うつ薬より抗コリン作用が少なく、副作用の少ない四環系抗うつ薬として開発されました。
しかし、抗ヒスタミン作用が強く眠気が強かったことなどから治療の現場で主流となることはありませんでした。
オルガノン社はテトラミド、テシプールで使用されていたピペラジノアゼピン系誘導体から研究を重ね、テトラミドの6-azo-analogeであるミルタザピン(リフレックス・レメロン)を開発しました。
テトラミド、テシプールはノルアドレナリン遊離作用しかもたず、セロトニンに対してはむしろ抗セロトニン作用を有していました。
しかし、あらたにミルタザピン(リフレックス・レメロン)ではセロトニン遊離作用をもたせることに成功しました。
この開発経緯からテトラミド、テシプール、ミルタザピン(リフレックス・レメロン)はオルガノン3兄弟と呼ばれています1)、(図2)。
日本での保険承認は現在(2022年8月時点)、「うつ病・うつ状態」となっています。
通常、成人には1日15mgを初期用量とし、15~30mgを1日1回就寝前に経口投与する。
なお、年齢、症状に応じ1日45mgを超えない範囲で適宜増減するが、増量は1週間以上の間隔をあけて1日用量として15mgずつ行うこととなっています。
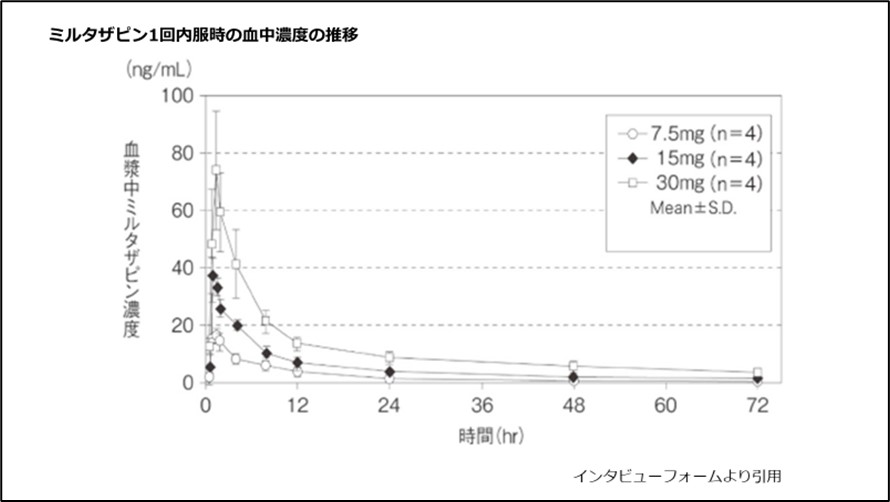
1日1回単回で内服した際は血液中の濃度は約1時間で最高濃度に達し、半錠7.5mgでは約23時間後に、1錠15mgでは約32時間後に血液中の濃度は半分に下がります(図3)。
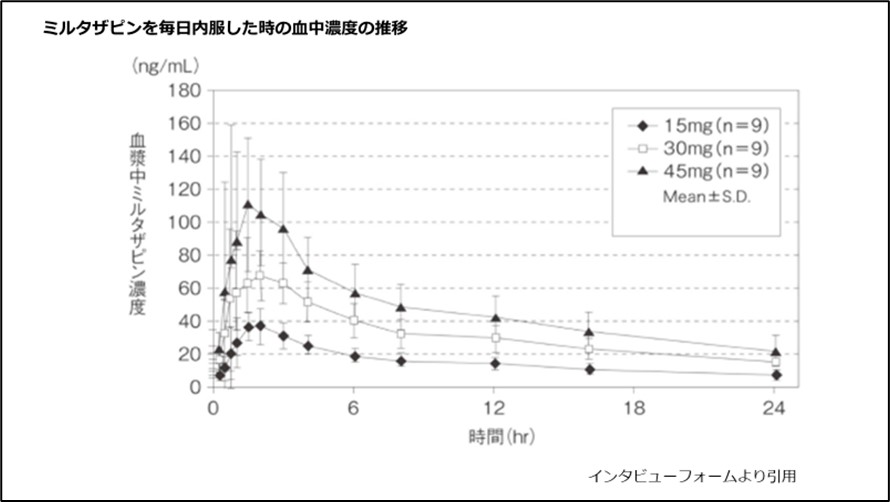
毎日内服すると、血液中の濃度は約1.5時間で最高濃度に達し、7日以内に一定の濃度に維持されます(図4)。
食事による影響はほとんどありません。
脂肪分の多い食事をとると最高濃度に達する時間が空腹時と比較し、1時間ほど遅れますが治療に影響が出る程ではありません。
(ただし睡眠剤として使用する場合は脂肪分の多い食事を寝る前にとることは避けた方がよいです。)
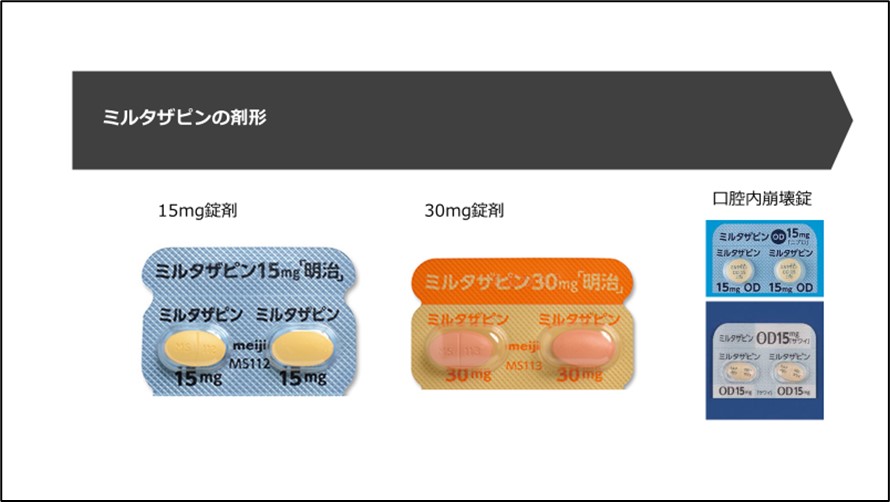
剤形には15mg錠と30m錠があります。
口腔内崩壊錠もあります(図5)。
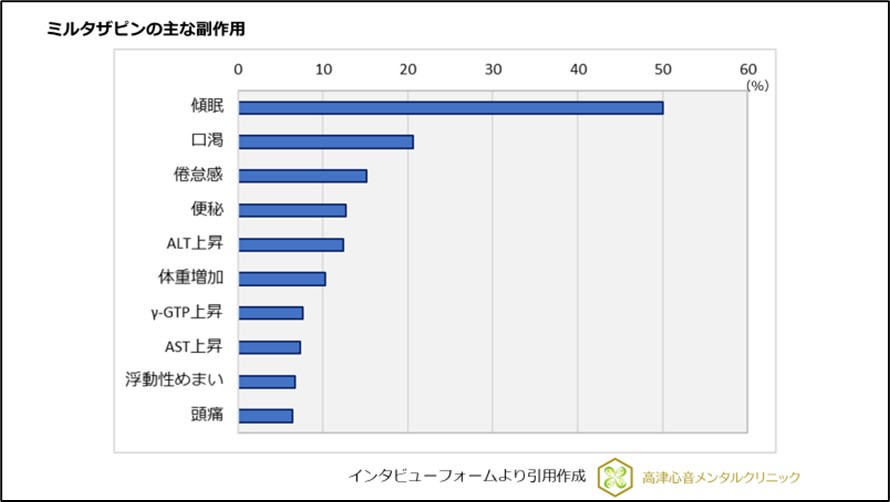
国内承認時における副作用発現は330中例273例(82.7%)に発現し、主な副作用は、傾眠165例(50%)、口渇68例(20.6%)、倦怠感50例(15.2%)、便秘42例(12.7%)、ALT上昇41例(12.4%)、体重増加34例(10.3%)、γ-GTP上昇25例(7.6%)、AST上昇24例(7.3%)、浮動性めまい22例(6.7%)、頭痛21例(6.4%)が報告されています(図6)。
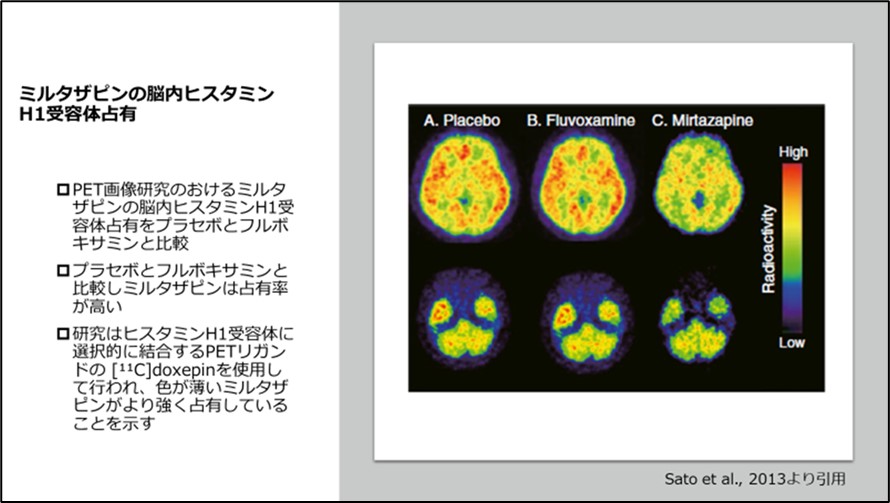
ミルタザピンは脳内ヒスタミンH1受容体阻害が強く、占有率が高いため抗うつ薬の中でも眠気が強く発現します2)、(図7)。
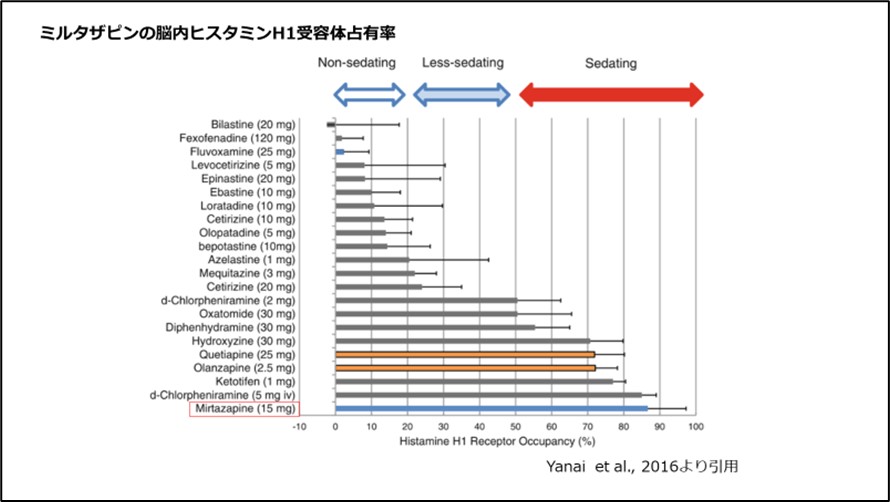
また、眠気の強い古いタイプのアレルギーの薬より脳内のヒスタミンの受容体を占有率が高いことがわかっています3)、(図8)。
そのため、花粉症で抗アレルギー薬を内服し眠気が生じる場合は、ミルタザピンでの治療は難しいといえます。
しかし、10歳年をとるごとに約13%脳内のヒスタミンH1受容体は減少することが報告されており、若年者より高齢になるほどミルタザピンの眠気の副作用はでにくくなります4)。
また、ヒスタミンH1受容体を介した眠気の副作用はあるも、セロトニン5-HT2A受容体阻害作用を介した深い眠りをもたらす作用を有しており、不眠が強いうつ病では有効性をもたらします5)。
同じく、ヒスタミンH1受容体阻害とセロトニン5-HT2C受容体阻害作用を介した代謝への影響がありますが6)、7)、食欲が低下したうつ状態では食欲を改善する効果が得られるため、効果と副作用のバランスをみて使用されます。
承認時副作用では報告数が少なかったものの、現在、ミルタザピンは抗うつ薬の中で薬剤性レストレスレッグス症候群を誘発するリスクが高いことが報告されています8)、(図9)。
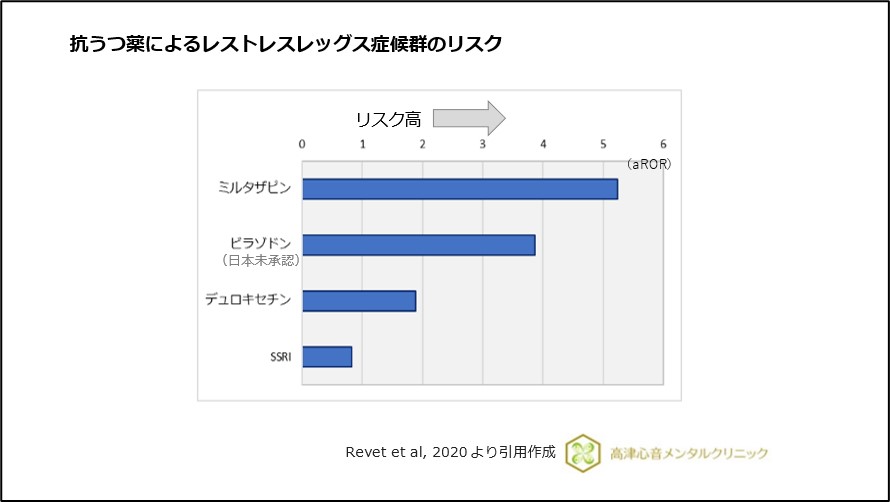
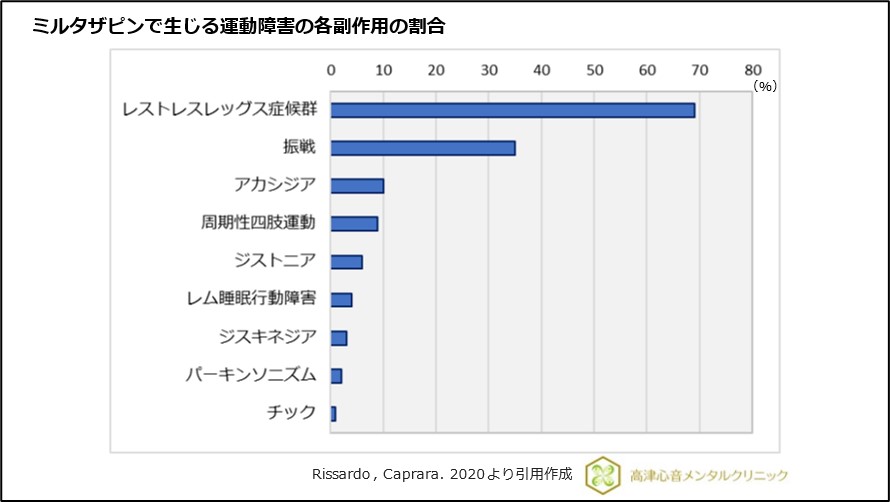
ミルタザピンによって生じる運動障害の副作用の中でもアカシジアではなく、レストレスレッグス症候群の頻度が高いことが報告されています9)、(図10)。
ミルタザピンを内服した際にそわそわしたり、落ち着かなくなった際には薬剤性レストレスレッグス症候群の可能性もあり、慎重な鑑別を要します。
うつ症状がある場合は、我慢せず早めの心療内科・精神科への受診をおすすめします。
まずはかかりつけ内科等で相談するもの1つの方法です。

