抗うつ薬の内服中止に伴い、めまい・吐き気・感覚異常などの離脱症状が生じることを抗うつ薬中断症候群と呼びます。
抗うつ薬の突然の中止や急激な減量によって生じやすいことがわかっています。
症状
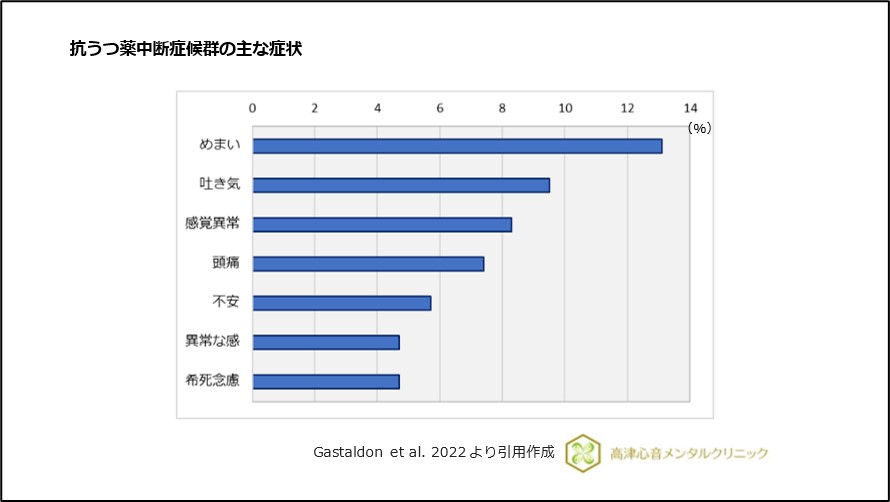
WHOのデータを元にした解析では、以下が報告されています1)。
- めまい
- 吐き気
- 感覚異常
- 頭痛
- 不安
- 異常な感
- 希死念慮
図1 抗うつ薬中断症候群の主な症状
図2 抗うつ薬中断症候群の主な症状
主にパキシルの離脱症状で生じる、シャンシャンする耳鳴りとビリビリする脳の異常感覚を合わせて、“シャンビリ”と呼ぶ言葉が生まれました。
英語圏では脳の電気ショック様感覚を“ブレインザップ”(brain zaps)と呼んでいます。
診断
アメリカ精神医学会の診断基準では以下が記載されています2)。
抗うつ薬中断症候群は、投与を少なくとも1カ月以上継続されていた抗うつ薬を突然の中止(または著しい減量)した後に発現する一連の症状である。
一般に症状は2~4日以内に現れ、典型的には特定の感覚、身体そして認知情動の兆候を認める。
頻繁に報告される感覚、身体症状としては、光の点滅、電気ショック感覚、嘔気、音や光に対しての反応性亢進である。
非特異的不安および恐怖の感情も報告されるかもしれない。
これらの症状は、同じ抗うつ薬や、同様の作用機序をもつ別の抗うつ薬の開始により軽減するかもしれない。
抗うつ薬中断症候群と診断するためには、抗うつ薬減量以前に症状が発現しておらず、また他の精神疾患(例:躁病または軽躁病エピソード、物質中毒、物質離脱、身体症状症)ではうまく説明されない。
鑑別診断として、もともと治療していたうつ病や不安障害の再燃・再発、物質使用障害等が挙げられています。
疫学
抗うつ薬中断症候群は抗うつ薬内服患者の約56%に生じるとされ、さらに中断症候群発症者の46%はより重篤な症状であるとされています3)。
男性、若年者、他剤併用での発症リスクが高いことが報告されています1)。
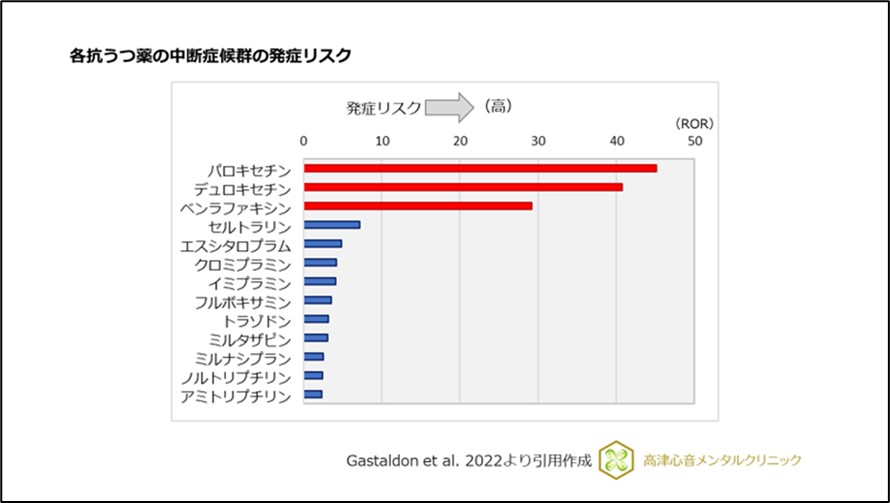
各抗うつ薬間における発症リスクの比較では、パロキセチン(先発医薬品名:パキシル)、デュロキセチン(先発医薬品名:サインバルタ)、ベンラファキシン(医薬品名:イフェクサー)が、特に発症リスクが高いことが報告されています1)、(図3)。
図3 各抗うつ薬中断症候群の発症リスク
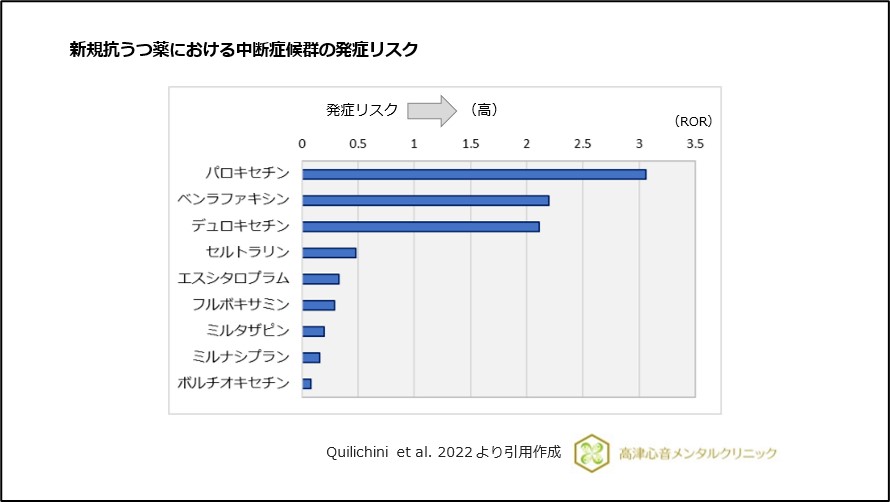
新規抗うつ薬間の比較では、ボルチオキセチン(医薬品名:トリンテリックス)の発症リスクが低いことが報告されています4)、(図4)。
図4 新規抗うつ薬における中断症候群の発症リスク
病態
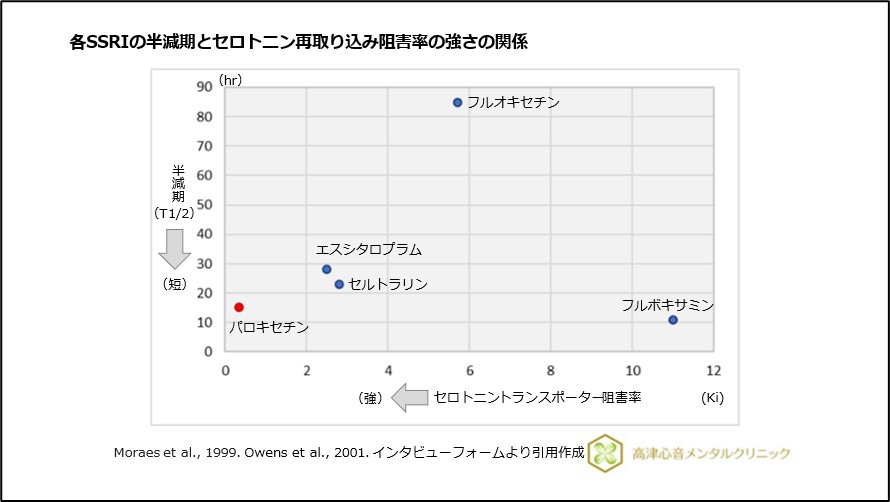
抗うつ薬中断症候群は、抗うつ薬の半減期の短さが、発症のリスクと関連していることが示されています4)。
また、セロトニントランスポーター阻害の強さとの関連も指摘されています5)、(図5)。
図5 各SSRIの半減期とセロトニン再取り込み阻害率の強さの関係
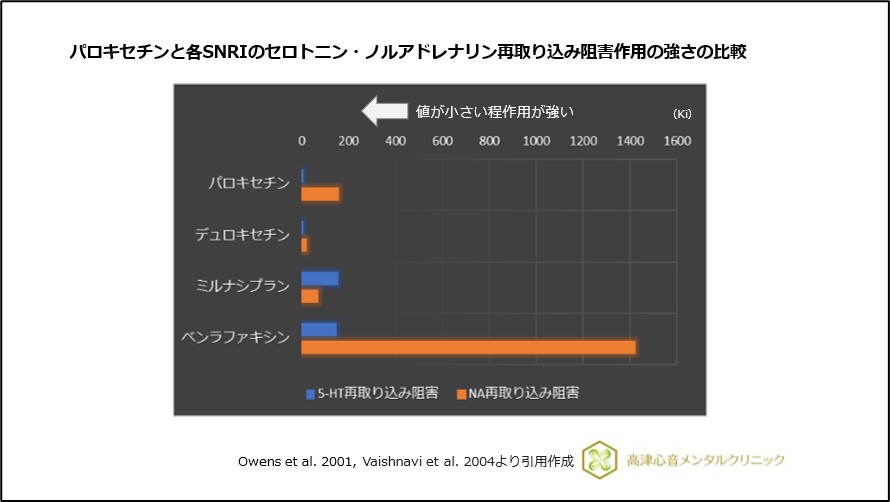
パロキセチンが特に抗うつ薬中断症候群を生じやすい理由として、半減期の短さに加え、セロトニン再取り込み阻害作用だけでなく、SNRIと同じく、ノルアドレナリン再取り込み阻害作用を有すること、抗コリン作用を有することも挙げられています6)、(図6)。
図6 パロキセチンと各SNRIのセロトニン・ノルアドレナリン再取り込み阻害作用の強さの比較
抗うつ薬中断症候群の生物学的メカニズムとして、以下等が示唆されています。
- SSRIの使用により、セロトニン5-HT2A、5-HT4受容体の感受性低下が生じること、突然の中止は5-HT2A受容体の代償性のアップレギュレーションが生じること7)、8)。
- セロトニン5-HT1A受容体に対するセロトニンシグナル伝達の減少7)。
治療
用量が低くなるほどよりゆっくり減らすことがポイントなることが指摘されています6)。
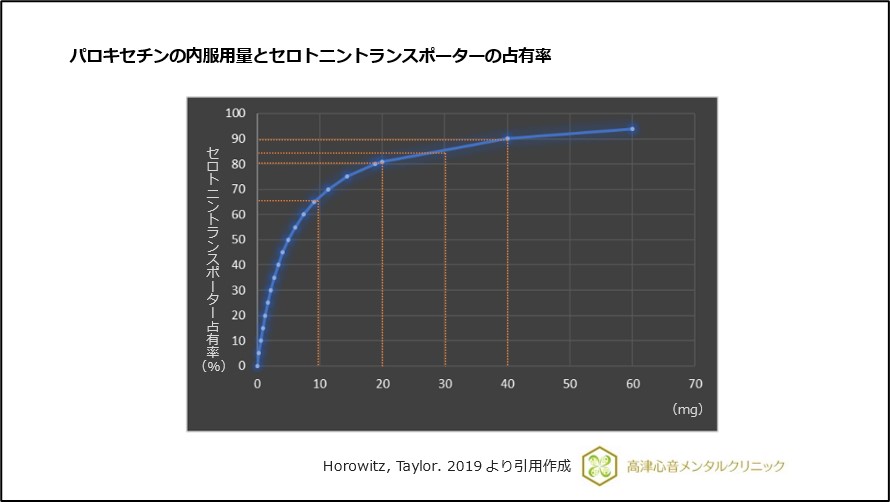
PETを用いた研究ではSSRIのセロトニントランスポーターの占有は用量関係性の双曲線カーブを示すことが報告されています7)、(図7)。
図7 パロキセチンの内服用量とセロトニントランスポーターの占有率
そのため、パロキセチンを10mgずつ減量したとしても、減量ごとにトランスポーター占有の減少率が大きくなります。
特に最後に10mgで中止すると、突然トランスポーター占有率約65%を中断することとなり、中断症候群が生じます。
このため、パロキセチン5mgがパロキセチン中止用に後から発売されました。
また、漸減は以下の患者さんにおいて特に重要とされています8)。
抗うつ薬の突然の中止が、離脱症状を生じるリスクがあることを、事前に説明することが必要とされています8)。
離脱症状の頭痛にはイブプロフェンやアセトアミノフェン、不安・不眠にはヒドロキシジンやベンゾジアゼピンの一時的な使用による管理が提案されています5)。
また、ガバペンチンやラモトリギンの使用による離脱症状の軽減も示唆されています9)。
参考
- 1) Gastaldon C, et al. : Withdrawal Syndrome Following Discontinuation of 28 Antidepressants: Pharmacovigilance Analysis of 31,688 Reports from the WHO Spontaneous Reporting Database. Drug Saf, 45 : 1539-1549, 2022.
- 2) 米国精神医学会. 精神障害の診断と統計マニュアル第 5 版(Diagnostic and Statistical Manual of Mental Disorders, 5th Edition: DSM-5). 2014.
- 3) Davies J, Read J. : A systematic review into the incidence, severity and duration of antidepressant withdrawal effects: Are guidelines evidence-based? Addict Behav, 97 : 111-121, 2019.
- 4) Quilichini JB, et al. : Comparative effects of 15 antidepressants on the risk of withdrawal syndrome: A real-world study using the WHO pharmacovigilance database. J Affect Disord, 297 : 189-193, 2022.
- 5) Zwiebel SJ, Viguera AC. : Discontinuing antidepressants: Pearls and pitfalls. Cleve Clin J Med, 89 : 18-26, 2022.
- 6) Renoir T. : Selective serotonin reuptake inhibitor antidepressant treatment discontinuation syndrome: a review of the clinical evidence and the possible mechanisms involved. Front Pharmacol, 4 : 45, 2013.
- 7) Horowitz MA, Taylor D. : Tapering of SSRI treatment to mitigate withdrawal symptoms. Lancet Psychiatry, 6 : 538-546, 2019.
- 8) Fornaro M, et al. : Antidepressant discontinuation syndrome: A state-of-the-art clinical review. Eur Neuropsychopharmacol, 66 : 1-10, 2023.
- 9) Chouinard G, et al. : New Classification of Selective Serotonin Reuptake Inhibitor Withdrawal. Psychother Psychosom, 84 : 63-71, 2015.