公開日 2025.4.2
作用・特徴
MARTAには以下の薬剤が分類されています。
抗精神病薬はその特性から主に2つの種類にわけられます。
初期に開発された、ドパミン受容体に作用する定型抗精神病薬(第1世代抗精神病薬)と、その後に開発された、セロトニン受容体とドパミン受容体の両方に作用する非定型抗精神病薬(第2世代抗精神病薬)です(図1)。
図1 第1世代抗精神病薬と第2世代抗精神病薬の模式図
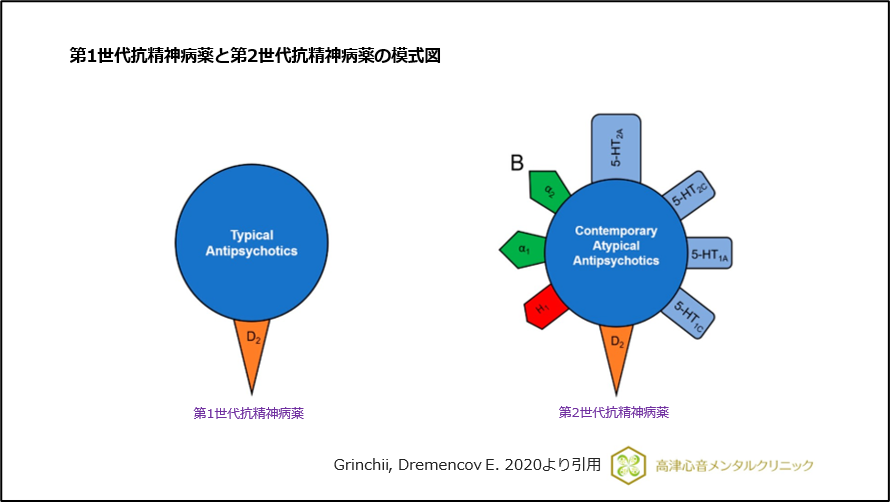
第2世代抗精神病薬は、セロトニン5-HT2A受容体阻害作用を有することで、錐体外路症状を軽減し、陰性症状の改善効果ももたらすことに成功しました。
リスペリドン(リスパダール)などのセロトニンとドパミンに作用する第2世代抗精神病薬は、SDA(セロトニン・ドパミン・アンタゴニスト)と呼ばれています。
その後、複数のセロトニン受容体や、他の複数の受容体にも作用し、より多くの効果を発揮する抗精神病薬が開発されました。
これら複数の受容体に作用する抗精神病薬を、多元受容体標的化抗精神病薬(Multi-Acting Receptor-Targeted Antipsychotic: MARTA)と呼んでいます(図2)。
図2 各MARTAの模式図
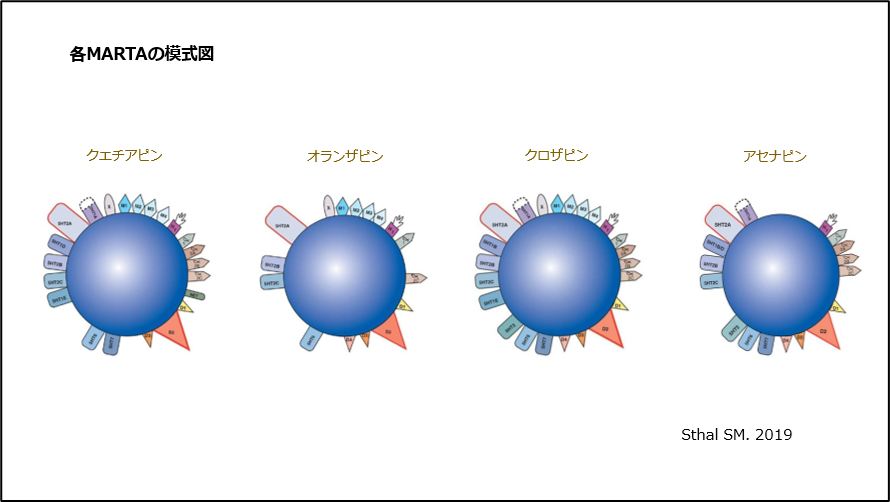
複数の受容体に作用することから、MARTAの作用は“守備範囲の広さ(効能の多さ)”に特徴があります。
統合失調症の陽性症状だけでなく、陰性症状、双極症(双極性障害)等幅広く効果を発揮します。
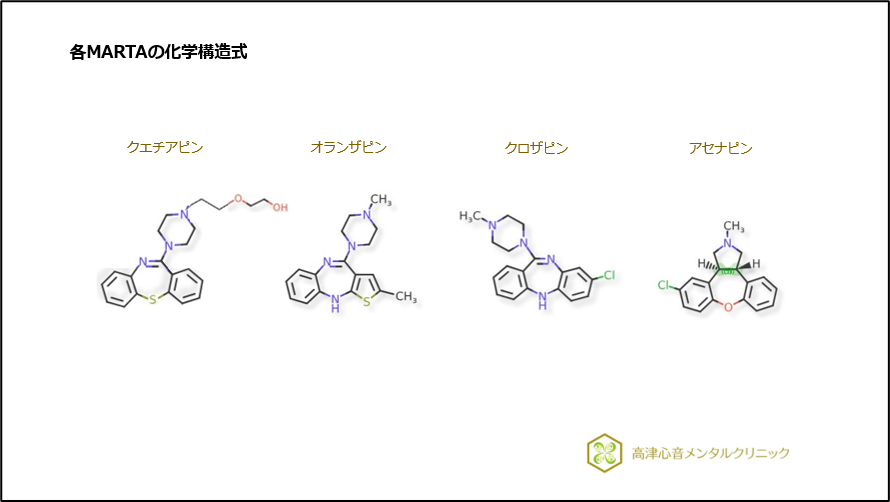
化学構造式にはいずれも三環系化合物を含みます(図3)。
図3 各MARTAの化学構造式
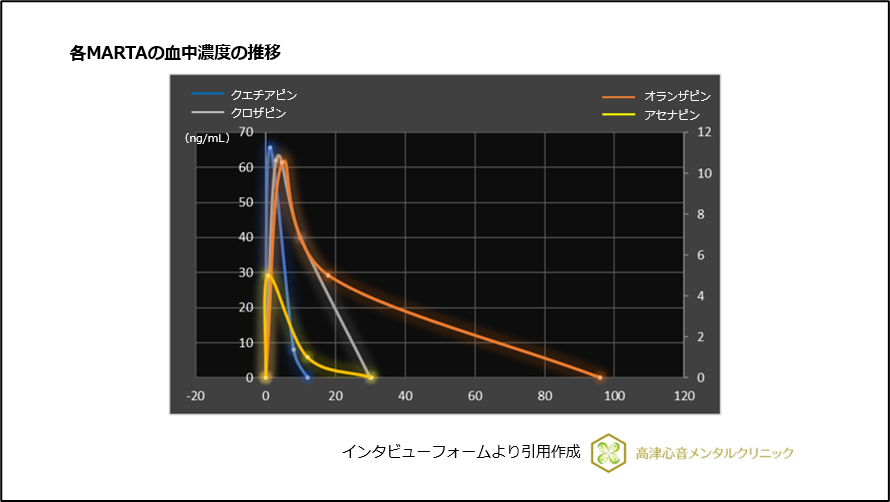
各MARTAの血中濃度の推移は以下となっています(図4)。
図4 各MARTAの血中濃度の推移
効果の比較
それぞれの薬剤の効果について以下に概説いたします。
クエチアピン
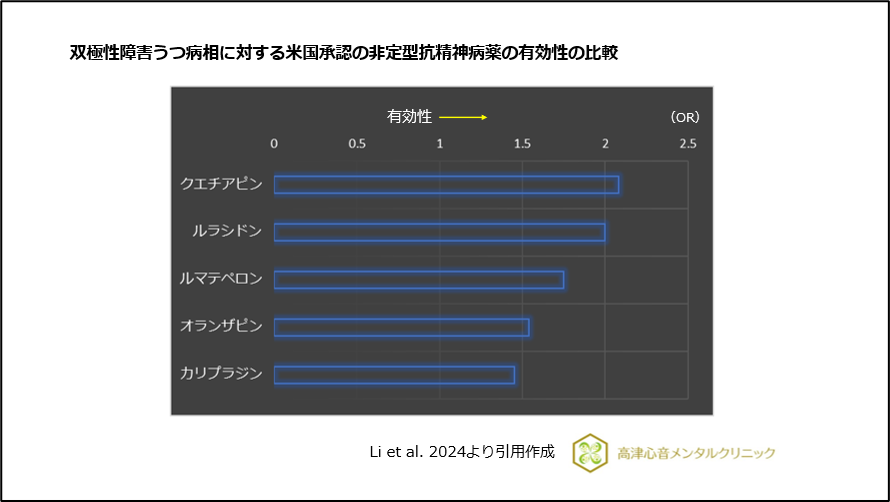
クエチアピンは、双極性うつ病に大きな効果を発揮します1)、(図5)。
図5 双極性障害うつ病相に対する米国承認の非定型抗精神病薬の有効性の比較
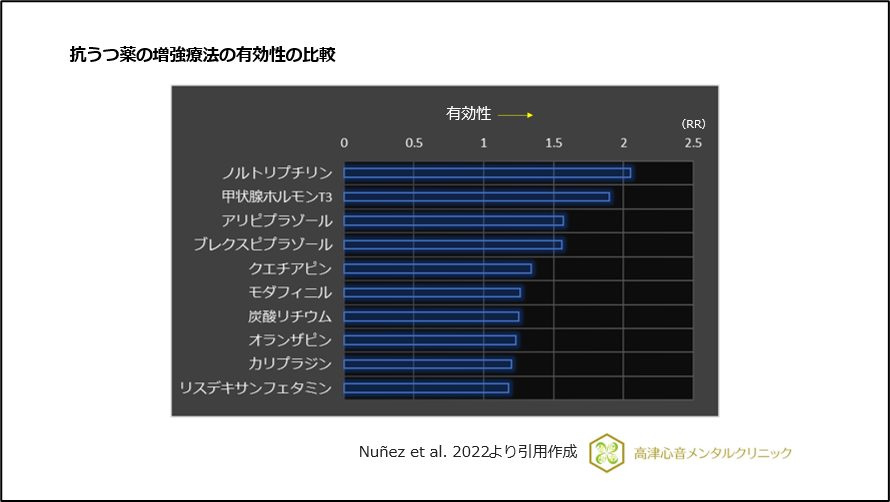
また、うつ病に対する増強療法、全般不安症(全般性不安障害)にも有効です2)、3)、(図6)。
図6 抗うつ薬の増強療法の有効性の比較
2023年7月、英国NICEガイドラインでPTSDの薬物治療に推奨されている薬剤の有効性と受容性を比較した解析結果では、クエチアピンの有効性が報告されています4)、(図7)。
図7 PTSDに対する薬剤の有効性の比較
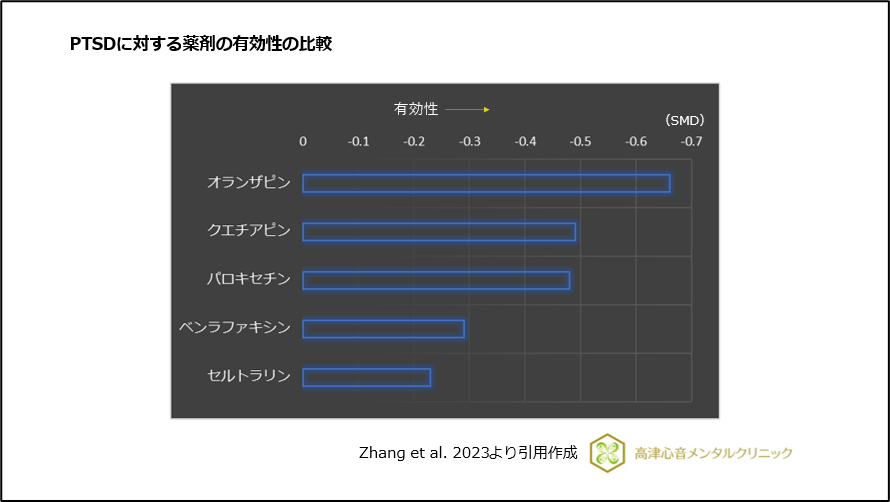
本研究では、有効性ではオランザピンが勝ったものの、クエチアピンは、PTSDの中核症状である過覚醒、再体験の症状に優れた有効性を示しました。
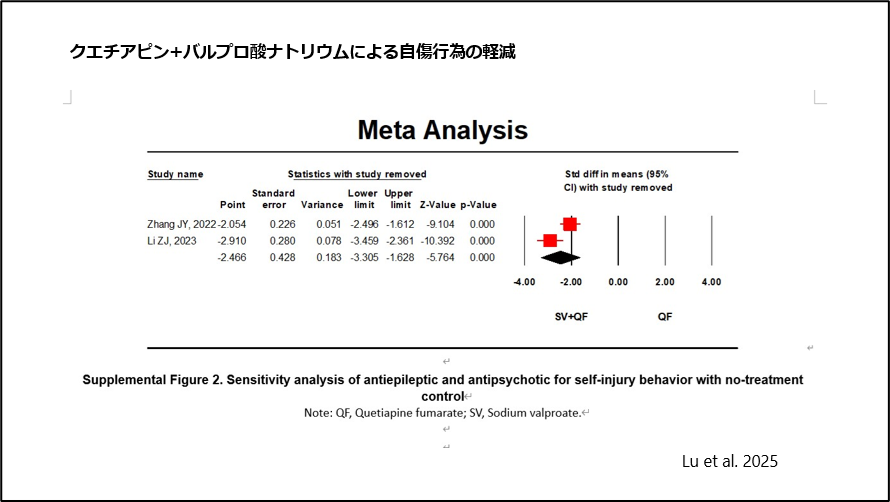
2025年1月、Luらは、クエチアピンとバルプロ酸ナトリウムの併用が、精神疾患当事者の自傷行為の軽減に有効であることを報告しています5)、(図8)。
図8 クエチアピン+バルプロ酸ナトリウムによる自傷行為の軽減
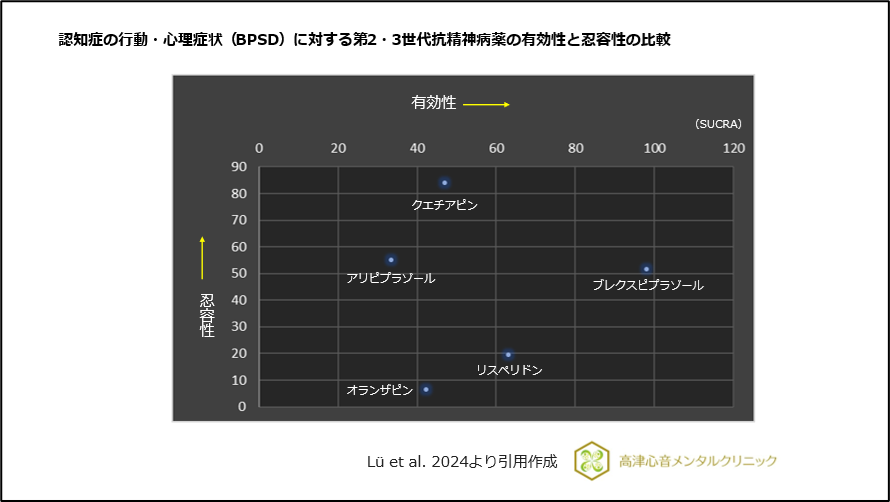
認知症の行動・心理症状(BPSD)に対する第2・3世代抗精神病薬の有効性と忍容性の比較では、忍容性の高い結果でした6)、(図9)。
図9 抗うつ薬の増強療法の有効性の比較
クエチアピンの脳の受容体に“弱く結合し早く離れる”という特徴があり、この作用から、錐体外路症状という抗精神病薬の副作用が生じにくい利点があります7)。
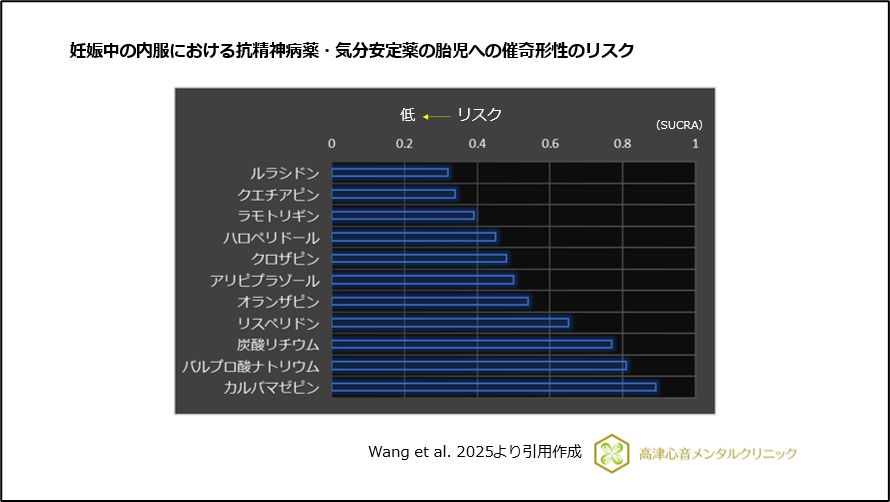
また、胎盤通過率が低く、抗精神病薬の中で催奇形性のリスクが低いことが報告されています8)、(図10)。
図10 妊娠中の内服における抗精神病薬・気分安定薬の胎児への催奇形性のリスク
副作用では、眠気が強い点が上げられます。また、頻度不明ながらも血糖値が上昇するリスクがあるため、糖尿病がある場合には使用できません。
オランザピン
オランザピンは、統合失調症の陽性症状、陰性症状、うつ症状に有効であることに加え、双極性障害の躁症状、うつ症状にも有効です9)~12)。
また、統合失調症の再発予防に対し有効性が高いこと、双極性障害の躁症状、うつ症状の再発予防効果も示されています13)、14)。
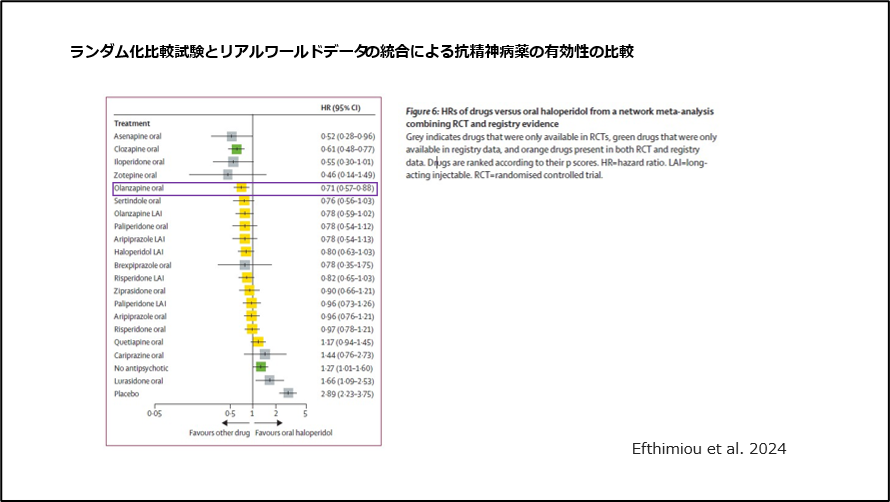
2024年1月、抗精神病薬の有効性の解析がランダム化比較試験とリアルワールドデータを組み合わせ行われました15)。
ランダム化比較試験とリアルワールドデータを組み合わせた結果では、オランザピンの有効性が最も優れている結果でした(図11)。
図11 ランダム化比較試験とリアルワールドデータの統合による抗精神病薬の有効性の比較
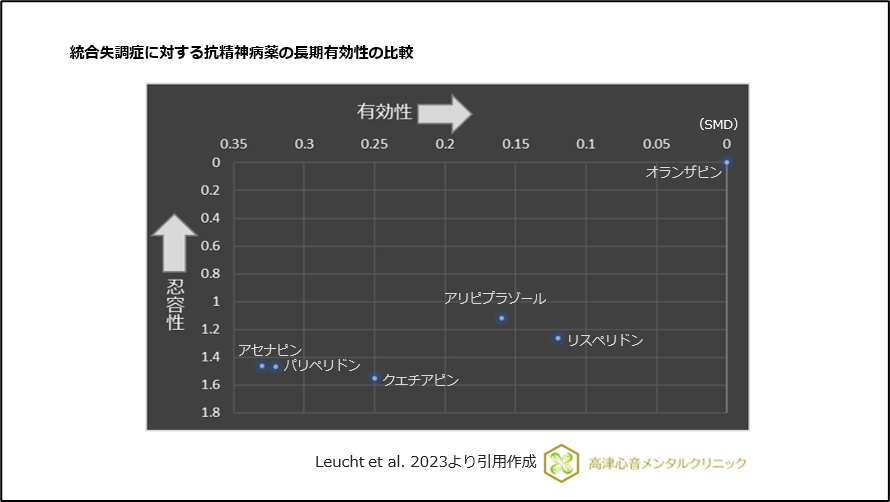
統合失調症に対する抗精神病薬の長期有効性の比較では、有効性と忍容性が優れていることが、報告されています16)、(図12)。
図12 統合失調症に対する抗精神病薬の長期有効性の比較
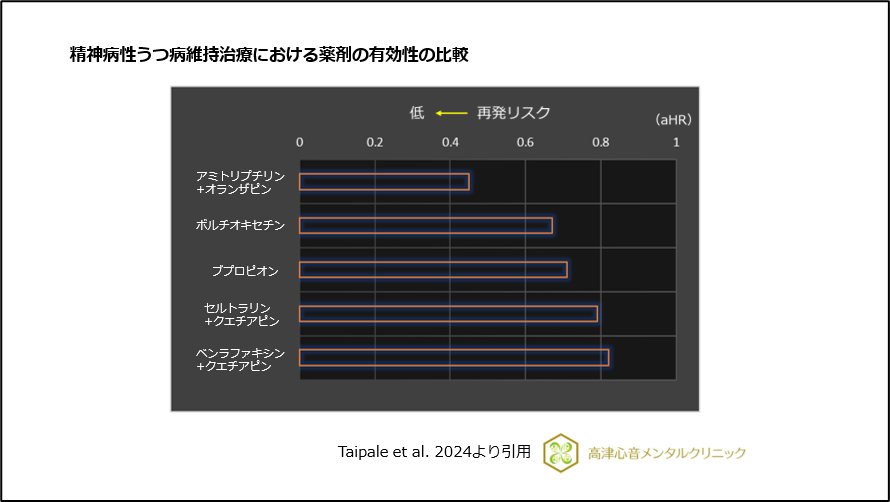
精神病性うつ病維持期における再発リスクの薬剤の有効性の比較において、三環系抗うつ薬のアミトリプチリンとの併用の有効性が高いことが報告されています17)、(図13)。
図13 精神病性うつ病維持治療における薬剤の有効性の比較
副作用は、体重増加、血糖値上昇のリスクに特に注意を要します。クエチアピンと同様に眠気も強いです。
クロザピン
クロザピン(クロザリル)は統合失調症の陽性症状、陰性症状、うつ症状に優れた効果を有するとともに、統合失調症当事者の自死予防効果を有します9)、17)。
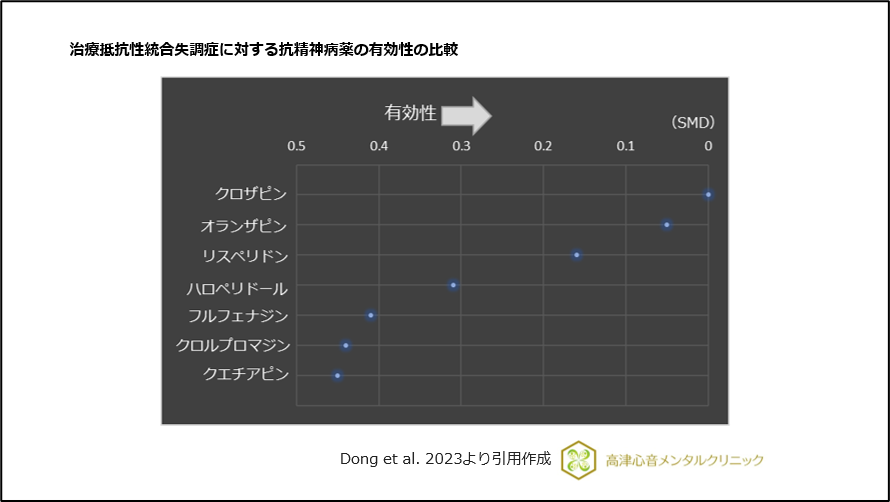
また、治療抵抗性統合失調症に対し有効であることが示されています18)、(図14)。
図14 治療抵抗性統合失調症に対する抗精神病薬の有効性の比較
重大な副作用に無顆粒球症(血液中の白血球のうち、体内に入った細菌を殺す働きをする好中球が著しく減って、抵抗力が弱くなってしまう状態)、心筋炎、糖尿病性ケトアシドーシス、糖尿病性昏睡等があります。
そのため、クロザリル患者モニタリングサービス(Clozaril Patient Monitoring Service: CPMS)に登録された医師・薬剤師のいる登録医療機関・薬局において、登録患者に対して、血液検査等のCPMS に定められた基準がすべて満たされた場合にのみ使用が可能です。
治療に当たっては、投与開始後18週間は入院による治療が必須となります。
アセナピン
統合失調症の陽性症状、陰性症状、うつ症状に有効です9)。
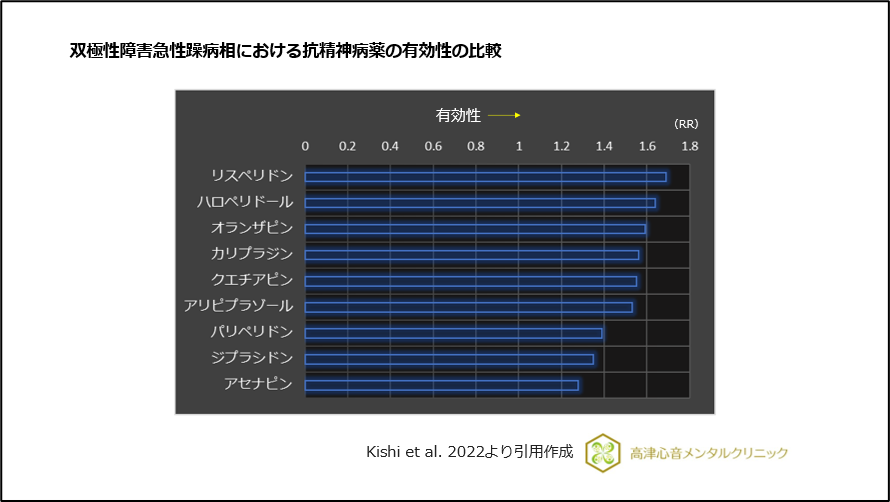
また、効果は弱いものの、双極性障害急性躁病相への効果も有します10)、(図15)。
図15 双極性障害急性躁病相における抗精神病薬の有効性の比較
副作用は眠気の他に、舌下錠使用時の口のしびれ等が生じることがあります。
副作用
MARTAはいずれも、ヒスタミンH1受容体阻害を介した眠気が強い副作用があります。
これは花粉症の薬で眠気がでる副作用と同じメカニズムです。
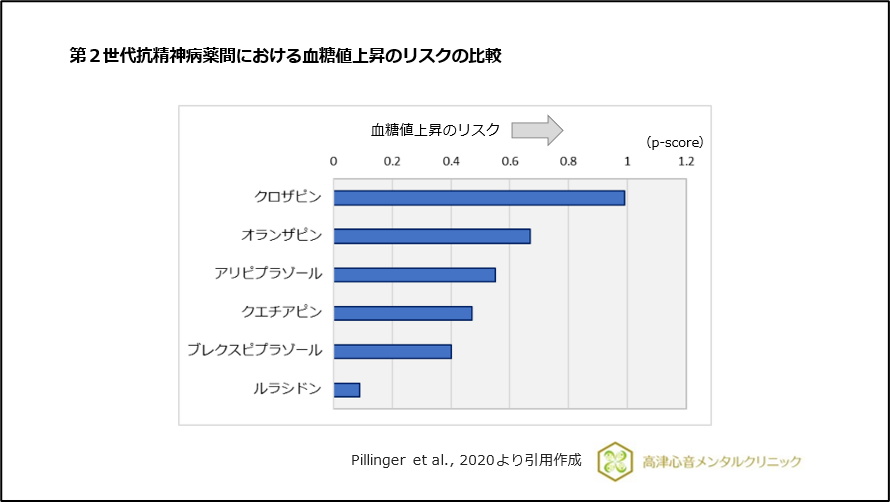
同じく、ヒスタミンH1受容体阻害、セロトニン5-HT2C受容体阻害、ムスカリンM3受容体阻害(及び受容体占有)を介した体重増加、血糖値上昇のリスクを有します20)~22)、(図16,17)。
図16 第2世代抗精神病薬における体重増加のリスクの比較
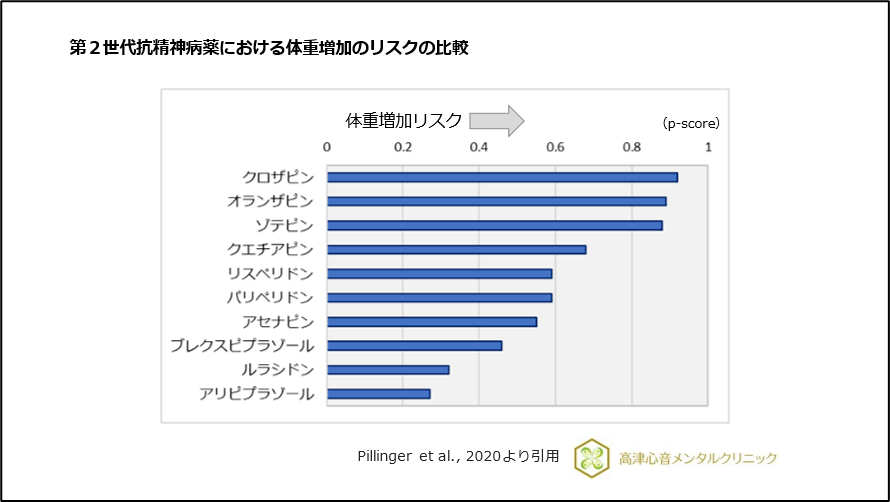
図17 第2世代抗精神病薬における血糖値上昇のリスクの比較
また、アセナピンでは有さないものの、他のMARTAでは、ムスカリンM1受容体阻害作用を有し、口渇や便秘の副作用が生じることがあります。
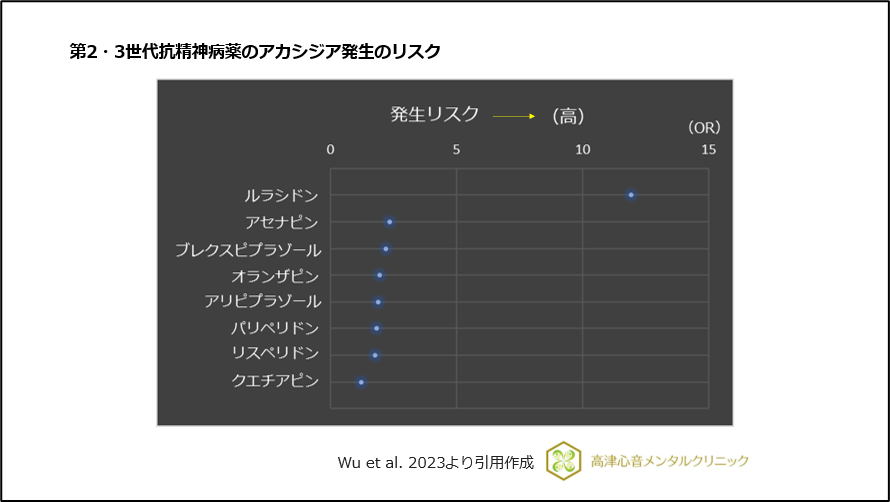
アカシジアのリスクはクエチアピンが低く、アセナピンがやや高いことが報告されています23)。
図18 第2・3世代抗精神病薬のアカシジア発生のリスク
参考
- 1) Li S, et al.: Efficacy and tolerability of FDA-approved atypical antipsychotics for the treatment of bipolar depression: a systematic review and network meta-analysis. Eur Psychiatry, 67: e29, 2024.
- 2) Nuñez NA, et al.: Augmentation strategies for treatment resistant major depression: A systematic review and network meta-analysis. J Affect Disord, 302: 385-400, 2022.
- 3) Slee A, et al.: Pharmacological treatments for generalised anxiety disorder: a systematic review and network meta-analysis. Lancet, 393, 768-777, 2019.
- 4) Zhang ZX, et al.: Clinical outcomes of recommended active pharmacotherapy agents from NICE guideline for post-traumatic stress disorder: Network meta-analysis. Prog Neuropsychopharmacol Biol Psychiatry, 125: 110754, 2023.
- 5) Lu J, et al.: Interventions for suicidal and self-injurious related behaviors in adolescents with psychiatric disorders: a systematic review and meta-analysis. Transl Psychiatry, 15: 73, 2025.
- 6) Lü W, et al.: Efficacy, acceptability and tolerability of second-generation antipsychotics for behavioural and psychological symptoms of dementia: a systematic review and network meta-analysis. BMJ Ment Health, 27: e301019, 2024.
- 7) Kapur S, Seeman P.: Antipsychotic agents differ in how fast they come off the dopamine D2 receptors. Implications for atypical antipsychotic action. J Psychiatry Neurosci, 25: 161-6, 2000.
- 8) Wang E, et al.: Comparative Safety of Antipsychotic Medications and Mood Stabilizers During Pregnancy: A Systematic Review and Network Meta-analysis of Congenital Malformations and Prenatal Outcomes. CNS Drugs, 39: 1-22, 2025.
- 9) Huhn M, et al.: Comparative efficacy and tolerability of 32 oral antipsychotics for the acute treatment of adults with multi-episode schizophrenia: a systematic review and network meta-analysis. Lancet, 394: 939-951, 2019.
- 10) Kishi T, et al.: Pharmacological treatment for bipolar mania: a systematic review and network meta-analysis of double-blind randomized controlled trials. Mol Psychiatry, 27: 1136-1144, 2022.
- 11) Bahji A, et al.: Comparative efficacy and tolerability of pharmacological treatments for the treatment of acute bipolar depression: A systematic review and network meta-analysis. J Affect Disord, 269: 154-184, 2020.
- 12) Kadakia A, et al.: Efficacy and tolerability of atypical antipsychotics for acute bipolar depression: a network meta-analysis. BMC Psychiatry, 21: 249, 2021.
- 13) Ostuzzi G, et al.: Oral and long-acting antipsychotics for relapse prevention in schizophrenia-spectrum disorders: a network meta-analysis of 92 randomized trials including 22,645 participants. World Psychiatry, 21: 295-307, 2022.
- 14) Kishi T, et al.: Mood stabilizers and/or antipsychotics for bipolar disorder in the maintenance phase: a systematic review and network meta-analysis of randomized controlled trials. Mol Psychiatry, 26: 4146-4157, 2021.
- 15) Efthimiou O, et al.: Efficacy and effectiveness of antipsychotics in schizophrenia: network meta-analyses combining evidence from randomised controlled trials and real-world data. Lancet Psychiatry, 11: 102-111, 2024.
- 16) Leucht S, et al.: Long-term efficacy of antipsychotic drugs in initially acutely ill adults with schizophrenia: systematic review and network meta-analysis. World Psychiatry, 22: 315-324, 2023.
- 17) Taipale H, et al.: Real-world effectiveness of antidepressants, antipsychotics and their combinations in the maintenance treatment of psychotic depression. Evidence from within-subject analyses of two nationwide cohorts. World Psychiatry, 23: 276-284, 2024.
- 18) Wilkinson ST, et al.: Pharmacological and somatic treatment effects on suicide in adults: A systematic review and meta-analysis. Depress Anxiety, 39: 100-112, 2022.
- 19) Dong S, et al.: A network meta-analysis of efficacy, acceptability, and tolerability of antipsychotics in treatment-resistant schizophrenia. Eur Arch Psychiatry Clin Neurosci, 274: 917-928, 2024.
- 20) Pillinger T, et al. : Comparative effects of 18 antipsychotics on metabolic function in patients with schizophrenia, predictors of metabolic dysregulation, and association with psychopathology: a systematic review and network meta-analysis. Lancet Psychiatry, 7 : 64-77, 2020.
- 21) Montastruc F, et al.: Role of serotonin 5-HT2C and histamine H1 receptors in antipsychotic-induced diabetes: A pharmacoepidemiological-pharmacodynamic study in VigiBase. Eur Neuropsychopharmacol, 25: 1556-65, 2015.
- 22) Olten B, Bloch MH.: Meta regression: Relationship between antipsychotic receptor binding profiles and side-effects. Prog Neuropsychopharmacol Biol Psychiatry, 84: 272-281, 2018.
- 23) Wu H, et al.: Antipsychotic-induced akathisia in adults with acute schizophrenia: A systematic review and dose-response meta-analysis. Eur Neuropsychopharmacol, 72: 40-49, 2023.

- 頭が働かない
- 寝つきが悪い
- やる気が起きない
- 不安で落ち着かない
- 朝寝坊が多い
- 人の視線が気になる
- 職場に行くと体調が悪くなる
- 電車やバスに乗ると息苦しくなる

- うつ病
- 強迫性障害
- 頭痛
- 睡眠障害
- 社会不安障害
- PMDD(月経前不快気分障害)
- パニック障害
- 適応障害
- 過敏性腸症候群
- 心身症
- 心的外傷後ストレス障害
- 身体表現性障害
- 発達障害
- ADHD(注意欠如・多動症)
- 気象病・天気痛
- テクノストレス
- バーンアウト症候群
- ペットロス(症候群)
- 更年期障害
- 自律神経失調症