症状
睡眠・覚醒相後退障害(Delayed sleep-wake phase disorder: DSWPD) は、社会生活で求められる時間よりも、入眠する時間・覚醒する時間が遅れてしまう障がいです。
睡眠・覚醒相後退障害では、夜の2時から朝6時にかけて入眠することが多く、昼11時すぎの起床が多いとされています1)、2)。
通常の学校生活や就労では、睡眠時間が短くなり、日中の眠気が生じます。
また、眠気から、学業や労務遂行能力へのパフォーマンス低下をきたしてしまいます。
無理に早く寝ようとしても、寝つきが悪くなり眠れず、寝た後も深い睡眠がとれていないことがわかっています2)。
有病率
有病率は、一般人口の0.17~1.5%とされています。
若年者で多く、若年者では、1.9~3.3%と報告されています3)、4)。
診断
睡眠障害国際分類では以下のように診断基準を挙げています5)。
A) 望ましい、もしくは要求される睡眠開始時刻および覚醒時刻と比べ、主たる睡眠エピソードが著しく後退している。
B) 症状は少なくとも3か月間は持続している。
C) 患者さんが自身でスケジュールを自由に選ぶことでできる時には、睡眠の質および持続は改善して年齢相応となり、遅れた位相で24時間周期の睡眠・覚醒パターンを維持する。
D) 最低でも7日間、できれば14日間の睡眠日誌が必要であり、可能な限り、アクチグラフ検査によるモニタリングを一緒に行う。
E) この睡眠障害は、その他の併存する睡眠障害、身体疾患、精神疾患、薬物または物質の使用ではよく説明できない。
原因
原因の1つに夜間の光への過敏性が挙げられています。
睡眠・覚醒相後退障害患者さんでは、夜間の光に暴露することで、メラトニンの分泌が抑制されることが報告されています6)。
また、メラトニン分泌サイクルは、健常群では、24時間22分のサイクルですが、睡眠・覚醒相後退障害患者さんでは24時間34分と長いことが報告されています7)。
メラトニン分泌サイクルの遅延に伴い、深部体温の位相も遅延し、これらも要因の1つと考えられています。
近年は、眼の網膜の神経細胞(内在性光感受性網膜神経節細胞(ipRGCs))が睡眠・覚醒相後退障害に関与していること示唆されています1)。
併存症
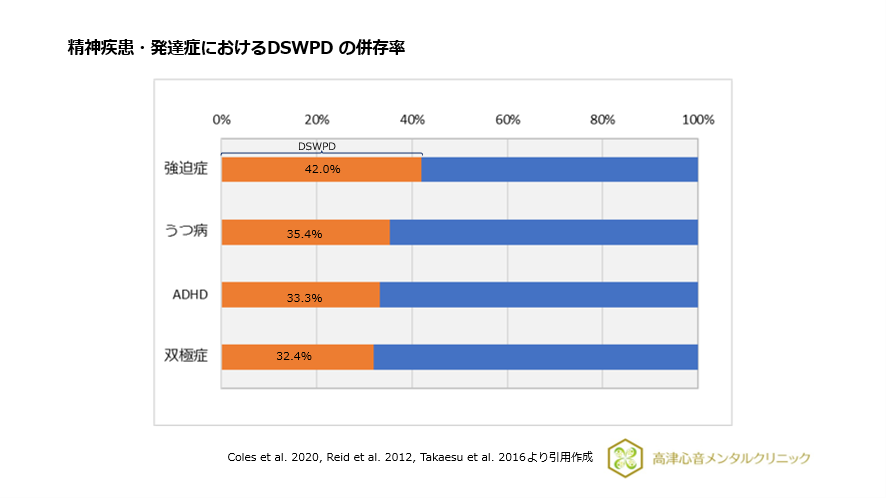
睡眠・覚醒相後退障害は種々の精神疾患及び発達症に併存することがわかっています8)~12)、(図1)。
- 強迫症で42.0%
- うつ病で35.4%
- ADHDで33.3%
- 双極症で32.4%
と報告されています。
発達症では、ADHD以外にASDでも多くみられると報告されています。
図1 精神疾患・発達症におけるDSWPDの併存率
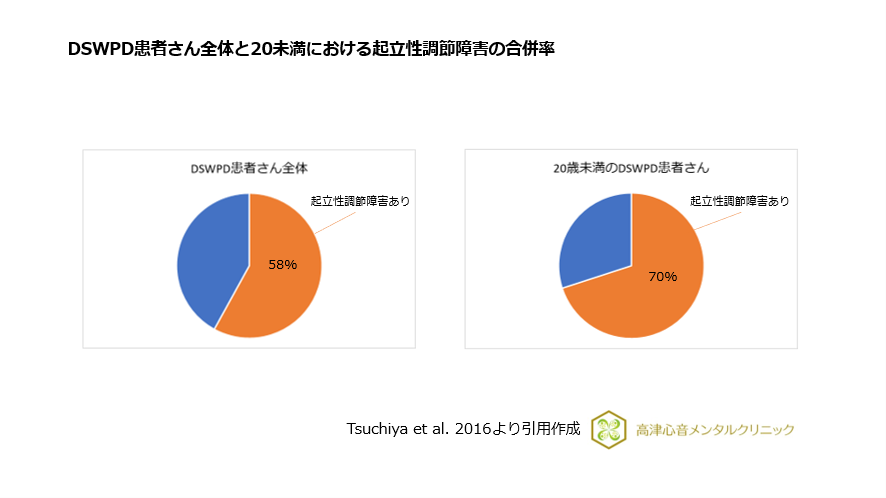
睡眠・覚醒相後退障害は起立性調節障害が合併しやすいことが報告されています13)。
特に若年者では合併率が高いことが報告されています。
睡眠・覚醒相後退障害患者さん全体における起立性調節障害の合併率は約58%でしたが、20歳未満では70%でした(図2)。
図2 DSWPD患者さん全体と20歳未満における起立性調節障害の合併率
睡眠・覚醒相後退障害は起立性調節障害が合併すると、朝の起床困難に加え、体調不良も重なり登校はさらに困難になります。
治療
就寝3~5時間前のメラトニン0.5mgの内服が効果的であるとされています14)、15)。
ロゼレム(ラメルテオン)では、約0.57mg(錠剤1/14)が適しているとの報告があります16)。
忍容性を考慮すると、2mgが優れているとの結果も報告されています17)。
エビリファイ(アリピプラゾール)0.5~1mgの有効性も報告されています18)。
朝、起床後に日光に当たることや、規則正しく生活することも治療に役立ちます1)。
文献
- 1)Micic G, et al.: Understanding delayed sleep-wake phase disorder (DSWPD): Mechanisms, comorbidities, and evolving approaches to diagnosis and treatment. Sleep Med Rev, 86:102240, 2026.
- 2)吉池 卓也, 栗山 健一. : 睡眠・覚醒相後退障害. 日本臨牀, 78: 427-433, 2020.
- 3)Tomishima S, et al.: A 2-year follow-up study on the course of at-risk delayed sleep-wake phase disorder in the young generation and its impact on daytime function. Sleep Med, 136:106761, 2025.
- 4)Sivertsen B, et al.: Delayed sleep-wake phase disorder in young adults: prevalence and correlates from a national survey of Norwegian university students. Sleep Med, 77:184-191, 2021.
- 5)睡眠関連疾患国際分類第3版改訂版(lnternational Classification of Sleep Disorders: ICSD-3-TR). 2023
- 6)Aoki H, et al.: Hypersensitivity of melatonin suppression in response to light in patients with delayed sleep phase syndrome. Chronobiol Int, 18: 263-71, 2001.
- 7)Micic G, et al.: Circadian Melatonin and Temperature Taus in Delayed Sleep-wake Phase Disorder and Non-24-hour Sleep-wake Rhythm Disorder Patients: An Ultradian Constant Routine Study. J Biol Rhythms, 31: 387-405, 2016.
- 8)Coles ME, et al.: Sleep duration and timing in obsessive-compulsive disorder (OCD): evidence for circadian phase delay. Sleep Med, 72:111-117, 2020.
- 9)Reid KJ, et al.: Systematic evaluation of Axis-I DSM diagnoses in delayed sleep phase disorder and evening-type circadian preference. Sleep Med, 13: 1171-7, 2012.
- 10)Spera V, et al.: Adult attention-deficit hyperactivity disorder and clinical correlates of delayed sleep phase disorder. Psychiatry Res, 291:113162, 2020.
- 11)Takaesu Y, et al.: Prevalence of Circadian Rhythm Sleep-Wake Disorders and Associated Factors in Euthymic Patients with Bipolar Disorder. PLoS One, 11: e0159578, 2016.
- 12)Baker EK, Richdale AL.: Examining the Behavioural Sleep-Wake Rhythm in Adults with Autism Spectrum Disorder and No Comorbid Intellectual Disability. J Autism Dev Disord, 47: 1207-1222, 2017.
- 13)Tsuchiya A, et al.: High Prevalence of Orthostatic Dysregulation among Circadian Rhythm Disorder Patients. J Clin Sleep Med, 12: 1471-1476, 2016.
- 14)Mantle D, et al.: Efficacy and safety of supplemental melatonin for delayed sleep-wake phase disorder in children: an overview. Sleep Med X, 2:100022, 2020.
- 15)Swanson LM, et al.: Low-dose exogenous melatonin plus evening dim light and time in bed scheduling advances circadian phase irrespective of measured or estimated dim light melatonin onset time: preliminary findings. J Clin Sleep Med, 20: 1131-1140, 2024.
- 16)Shimura A, et al.: Ultra-low-dose early night ramelteon administration for the treatment of delayed sleep-wake phase disorder: case reports with a pharmacological review. J Clin Sleep Med, 18: 2861-2865, 2022.
- 17)Takagi S, et al.: The optimal dose of Ramelteon for the better treatment adherence of delayed sleep-wake phase disorder: a dropout rate study. Front Neurol, 14:1280131, 2023.
- 18)Omori Y, et al.: Low dose of aripiprazole advanced sleep rhythm and reduced nocturnal sleep time in the patients with delayed sleep phase syndrome: an open-labeled clinical observation. Neuropsychiatr Dis Treat, 14:1281-1286, 2018.